Mục lục
- 1. Sinh mổ được mấy lần là an toàn theo y học hiện đại?
- 1.1 Khuyến nghị y khoa về phương pháp sinh mổ
- 1.2 Phân biệt giới hạn kỹ thuật và giới hạn an toàn thực tế
- 1.3 Mỗi phụ nữ có một giới hạn khác nhau
- 2. Rủi ro gia tăng theo từng lần sinh mổ: Phụ nữ cần biết điều gì?
- 2.1 Tăng nguy cơ nhau cài răng lược, nhau tiền đạo và vỡ tử cung
- 2.2 Dính ruột, tổn thương bàng quang và sẹo tử cung mỏng
- 2.3 Thai kỳ kế tiếp sẽ phức tạp hơn
- 2.4 Giảm chất lượng sống và tăng rủi ro hậu sản
- 3. Khi nào bác sĩ khuyên nên dừng sinh con bằng phương pháp sinh mổ?
- 3.1 Khi sẹo mổ cũ mỏng, nguy cơ vỡ tử cung cao
- 3.2 Khi mẹ có bệnh lý nền hoặc từng gặp biến chứng sau sinh mổ
- 3.3 Khi bác sĩ đánh giá tổng thể nguy cơ vượt quá ngưỡng an toàn
- 3.4 Có nên sinh thường sau sinh mổ?
- 4. Tư vấn thai sản an toàn tại FV giúp lựa chọn đúng ngay từ đầu
- 4.1 Khám thai định kỳ: Chìa khóa giảm tỷ lệ sinh mổ không cần thiết
- 4.2 Theo dõi toàn diện từ đầu thai kỳ đến sau sinh
- 4.3 Đồng hành với mẹ bầu: Từ tư vấn dinh dưỡng đến hỗ trợ hậu sản
- 5. Lời kết
Sinh mổ được mấy lần là tối đa và làm thế nào để đảm bảo an toàn cho mẹ và bé? Đây là câu hỏi cấp thiết với nhiều phụ nữ đã từng sinh mổ và đang cân nhắc kế hoạch sinh con tiếp theo. Trong khi y học hiện đại đã cải tiến kỹ thuật mổ lấy thai, thì việc lạm dụng phương pháp này vẫn tiềm ẩn nhiều rủi ro khó lường. Bài viết dưới đây sẽ giúp bạn hiểu rõ giới hạn y khoa trong số lần sinh mổ, rủi ro đi kèm và những khuyến nghị từ chuyên gia để lựa chọn phương pháp sinh phù hợp và an toàn nhất.
1. Sinh mổ được mấy lần là an toàn theo y học hiện đại?
Với sự gia tăng tỷ lệ sinh mổ trên toàn cầu, nhiều phụ nữ đặt ra câu hỏi quan trọng: sinh mổ được mấy lần là tối đa và an toàn? Câu trả lời không đơn giản bởi nó phụ thuộc vào nhiều yếu tố y khoa cụ thể. Các khuyến nghị từ những tổ chức y tế và hiệp hội sản khoa uy tín như WHO, ACOG (Hiệp hội Sản phụ khoa Hoa Kỳ) và các nghiên cứu chuyên sâu đã chỉ ra rằng không có một con số cố định cho tất cả phụ nữ. Tuy nhiên, giới hạn an toàn thực tế cần được đánh giá nghiêm túc, nhất là khi người mẹ còn mong muốn sinh thêm con hoặc băn khoăn nên sinh thường hay sinh mổ trong các lần sau.
1.1 Khuyến nghị y khoa về phương pháp sinh mổ
Theo ACOG, mặc dù không có giới hạn tuyệt đối về số lần sinh mổ, nhưng sau lần mổ thứ ba, nguy cơ biến chứng bắt đầu gia tăng đáng kể. Các biến chứng thường gặp bao gồm: nhau tiền đạo, nhau cài răng lược, tổn thương bàng quang, rối loạn đông máu hoặc vết sẹo tử cung yếu dễ vỡ trong thai kỳ sau.
Trong khi đó, Tổ chức Y tế Thế giới (WHO) cũng nhấn mạnh rằng tỷ lệ sinh mổ lý tưởng không nên vượt quá 15% tổng số ca sinh, trừ khi có các chỉ định y khoa. Điều này cho thấy, việc lựa chọn sinh thường vẫn là ưu tiên hàng đầu nếu đủ điều kiện về mặt sản khoa, vì nó giúp giảm thiểu can thiệp ngoại khoa, phục hồi nhanh hơn và an toàn hơn cho cả mẹ và bé.

Vấn đề sinh mổ được mấy lần không chỉ là một mối quan tâm phổ biến mà còn là một cảnh báo y khoa quan trọng. Theo phân tích từ American Journal of Obstetrics and Gynecology, nguy cơ tử cung vỡ tăng lên 0,9% sau lần mổ thứ ba, và có thể cao hơn nếu cơ thể phụ nữ không đủ thời gian hồi phục (ít nhất 18-24 tháng theo khuyến cáo).
1.2 Phân biệt giới hạn kỹ thuật và giới hạn an toàn thực tế
Về mặt kỹ thuật, một số cơ sở y tế có thể thực hiện đến 4-5 lần sinh mổ nếu đủ điều kiện phẫu thuật, quy trình chăm sóc hậu sản và theo dõi sản khoa chặt chẽ. Tuy nhiên, đây là giới hạn kỹ thuật, không đồng nghĩa với mức độ an toàn thực tế. Mỗi lần mổ tiếp theo đều làm mỏng thành tử cung, tăng kết dính phúc mạc và làm tổn thương mô mềm vùng chậu, từ đó khiến việc mổ lần sau phức tạp hơn rất nhiều.
Chính vì vậy, câu hỏi sinh mổ được mấy lần cần được trả lời dựa trên hồ sơ y khoa cá nhân, tuổi thai, thời gian giữa các lần mang thai và cả yếu tố sinh thường có khả thi hay không. Nhiều trường hợp, nếu tử cung đủ lành, thai phát triển ổn định, bác sĩ vẫn có thể cân nhắc sinh thường sau sinh mổ (VBAC), đây là một phương án an toàn hơn nếu không có chống chỉ định.
1.3 Mỗi phụ nữ có một giới hạn khác nhau
Việc một người mẹ có thể sinh mổ 2, 3 hay 4 lần không thể đánh giá đơn thuần bằng số lượng. Theo phân tích từ Contemporary OB/GYN và PubMed Central, yếu tố quyết định bao gồm:
- Độ dày sẹo mổ tử cung (đo bằng siêu âm Doppler),
- Khoảng cách giữa hai lần sinh (thời gian phục hồi tử cung),
- Tình trạng nhau thai trong các lần mang thai kế tiếp,
- Mức độ xâm lấn của sẹo cũ đến cơ tử cung hoặc bàng quang.
Nghĩa là, ngay cả khi đã từng sinh mổ hai lần, nhưng nếu hội tụ đủ điều kiện, sản phụ vẫn có thể lựa chọn sinh mổ trong quá trình trao đổi với bác sĩ về vấn đề sinh mổ được mấy lần và nên sinh thường hay sinh mổ ở lần mang thai sau. *Lưu ý: Điều này phải được đánh giá bởi bác sĩ sản khoa có kinh nghiệm chuyên sâu, nhất là tại các bệnh viện đạt chuẩn quốc tế như FV, nơi có hệ thống theo dõi tử cung sau mổ, đánh giá mô sẹo, và cá nhân hóa quyết định sinh nở theo từng hồ sơ sản phụ.
Có thể thấy, không có con số tuyệt đối cho câu hỏi sinh mổ được mấy lần, nhưng y học hiện đại khuyến cáo sinh mổ không nên vượt quá 3 lần nếu không thật sự cần thiết. Sự thận trọng trong việc lựa chọn phương pháp sinh, thời điểm sinh mổ bao lâu thì mang thai lại, và khả năng chuyển dạ tự nhiên cần được cân nhắc kỹ càng.
2. Rủi ro gia tăng theo từng lần sinh mổ: Phụ nữ cần biết điều gì?
Khi lựa chọn sinh mổ thay vì sinh thường, sản phụ cần hiểu rõ rằng mỗi lần mổ tiếp theo đều tiềm ẩn thêm nhiều rủi ro. Vấn đề không chỉ là sinh mổ được mấy lần, mà là mỗi lần mổ làm tăng nguy cơ biến chứng tích lũ, ảnh hưởng đến sức khỏe lâu dài của mẹ và cả khả năng mang thai trong tương lai.
2.1 Tăng nguy cơ nhau cài răng lược, nhau tiền đạo và vỡ tử cung
Một trong những rủi ro lớn nhất sau nhiều lần sinh mổ là nhau cài răng lược, đây là tình trạng nhau thai xâm lấn sâu vào lớp cơ tử cung, thậm chí xuyên thủng thành tử cung và bám vào bàng quang hoặc các cơ quan lân cận. Tỷ lệ này tăng theo số lần sinh mổ, đặc biệt cao từ lần mổ thứ ba trở đi. Theo các nghiên cứu chuyên khoa, sinh mổ lần thứ 4 có thể làm tăng nguy cơ nhau cài răng lược lên đến 7-10 lần so với lần sinh mổ đầu tiên.
Tương tự, nhau tiền đạo là tình trạng khi nhau thai nằm thấp che phủ cổ tử cung, một biến chứng phổ biến sau nhiều lần mổ lấy thai. Đây là nguyên nhân gây xuất huyết trước sinh và trong khi mổ, đe dọa tính mạng nếu không xử trí kịp thời. Một biến chứng nghiêm trọng khác là vỡ tử cung, xảy ra khi thành tử cung bị mỏng đi và không chịu được áp lực thai lớn, đặc biệt nếu cơ thể chưa đủ thời gian phục hồi sau lần sinh mổ trước đó (thường khuyến cáo tối thiểu 18-24 tháng).
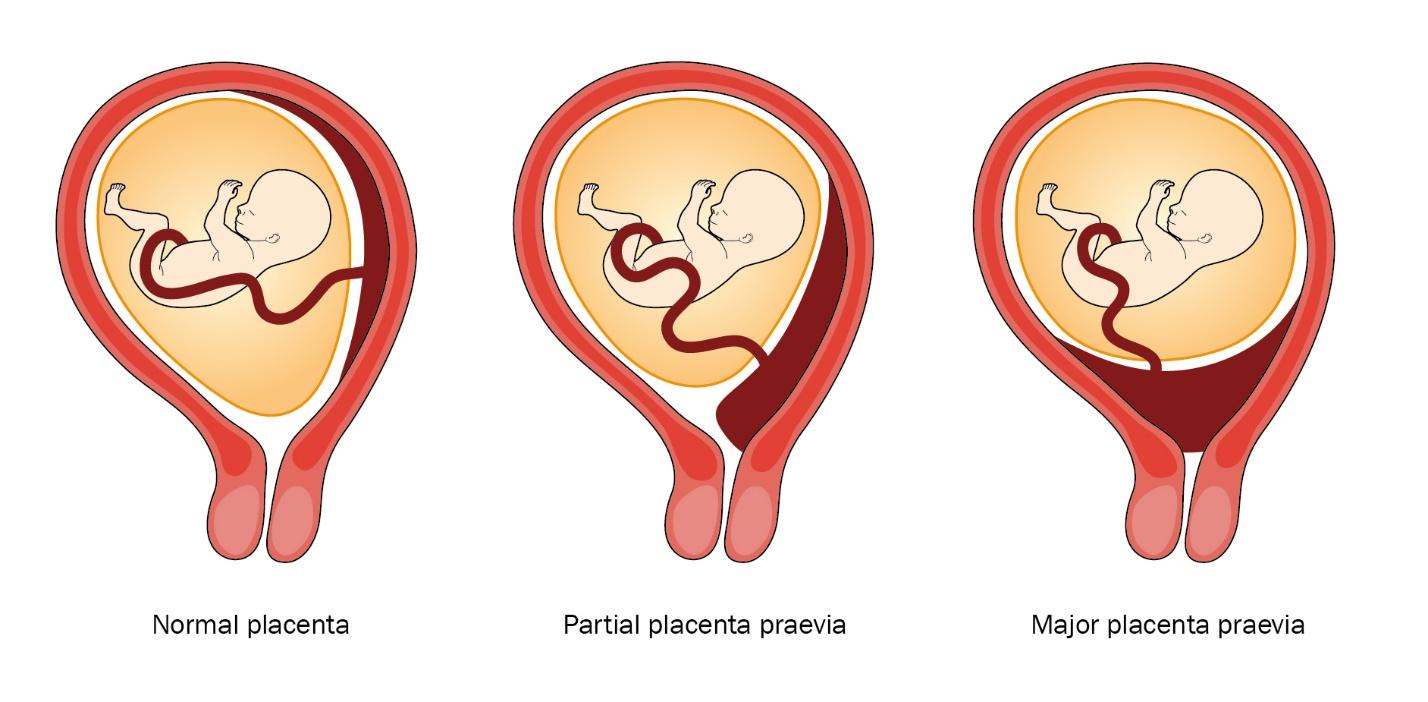
2.2 Dính ruột, tổn thương bàng quang và sẹo tử cung mỏng
Sau mỗi ca sinh mổ, cơ thể hình thành mô sẹo không chỉ ở tử cung mà cả vùng chậu, phúc mạc, dẫn đến hiện tượng dính ruột, dính bàng quang và các cơ quan nội tạng. Điều này khiến cho mỗi ca mổ sau đó trở nên khó khăn hơn, kéo dài thời gian phẫu thuật, tăng nguy cơ chảy máu và tai biến hậu phẫu.
Đặc biệt, với những phụ nữ sinh mổ nhiều lần, thành tử cung có thể trở nên quá mỏng. Điều này không chỉ ảnh hưởng đến khả năng mang thai, mà còn làm tăng nguy cơ vỡ tử cung trong thai kỳ, một biến chứng hiếm gặp nhưng cực kỳ nguy hiểm. Tại Bệnh viện FV, các bác sĩ sản khoa thường xuyên kiểm tra độ dày sẹo tử cung bằng siêu âm chuyên biệt trước khi tư vấn về việc sinh mổ được mấy lần và đưa ra lời khuyên có tiếp tục sinh thêm được hay không.
2.3 Thai kỳ kế tiếp sẽ phức tạp hơn
Câu hỏi: “Nên sinh thường hay sinh mổ?” ở những lần mang thai sau thường trở nên nan giải hơn khi sản phụ đã trải qua 2-3 lần sinh mổ. Dù nhiều mẹ mong muốn được sinh thường sau sinh mổ, nhưng điều đó chỉ thực hiện được nếu các điều kiện y khoa đủ an toàn như sẹo mổ ổn định, không có dấu hiệu mỏng thành tử cung, không có tiền sử biến chứng thai kỳ.
Đồng thời, thai kỳ sau mổ cần được theo dõi sát sao, với các mốc siêu âm đánh giá vị trí nhau thai, độ dày sẹo, sự phát triển của thai nhi, và dấu hiệu cảnh báo sớm các bất thường như đau vết mổ cũ, co thắt tử cung bất thường. Tại FV, sản phụ được xây dựng phác đồ theo dõi riêng biệt, đảm bảo an toàn tối đa cho cả mẹ và bé, giúp sản phụ hiểu rõ sinh mổ được mấy lần qua các lớp học tiền sản.
2.4 Giảm chất lượng sống và tăng rủi ro hậu sản
Một thực tế cần được nhấn mạnh: mỗi lần sinh mổ kéo theo thời gian hồi phục lâu hơn, tăng nguy cơ nhiễm trùng, viêm nội mạc tử cung, chậm liền sẹo và ảnh hưởng đến chất lượng sống của người mẹ. Không ít trường hợp phải đối diện với hậu sản kéo dài, đau bụng mạn tính do dính nội tạng, rối loạn kinh nguyệt hoặc suy giảm khả năng sinh sản nếu phải cắt bỏ tử cung do biến chứng.
Do đó, việc cân nhắc sinh mổ được mấy lần không chỉ dựa trên kỹ thuật mà cần đặt trong bối cảnh toàn diện về sức khỏe, điều kiện sống và mong muốn làm mẹ lâu dài của phụ nữ.
3. Khi nào bác sĩ khuyên nên dừng sinh con bằng phương pháp sinh mổ?
Sau 2-3 lần sinh mổ, cơ thể người mẹ thường tích tụ sẹo tử cung và gặp các thay đổi giải phẫu tiềm ẩn nhiều nguy cơ cho thai kỳ kế tiếp. Vậy khi nào bác sĩ khuyên nên dừng sinh con bằng phương pháp sinh mổ? Câu trả lời không cố định, mà được xác định dựa trên đánh giá y khoa kỹ lưỡng về cơ địa, tiền sử sản khoa và mức độ hồi phục sau mỗi lần sinh.
3.1 Khi sẹo mổ cũ mỏng, nguy cơ vỡ tử cung cao
Một trong những yếu tố then chốt khiến bác sĩ chỉ định ngưng sinh thêm sau nhiều lần sinh mổ là tình trạng sẹo tử cung mỏng. Qua mỗi lần mổ lấy thai, lớp cơ tử cung bị cắt rạch, hình thành mô sẹo và mô này không còn đàn hồi tốt như mô tử cung lành. Nếu độ dày sẹo mổ dưới 2-2.5 mm (qua đo siêu âm ngã âm đạo), nguy cơ vỡ tử cung trong lần mang thai tiếp theo sẽ gia tăng rõ rệt, đặc biệt trong tam cá nguyệt thứ ba hoặc khi sinh thường sau sinh mổ.
3.2 Khi mẹ có bệnh lý nền hoặc từng gặp biến chứng sau sinh mổ
Nếu người mẹ có bệnh lý nội khoa (tăng huyết áp thai kỳ, đái tháo đường, rối loạn đông máu…) hoặc từng gặp biến chứng như băng huyết, nhiễm trùng hậu phẫu, nhau bong non, nhau cài răng lược, thì trong quá trình tư vấn sinh mổ được mấy lần, bác sĩ thường khuyên nên dừng kế hoạch sinh thêm bằng phương pháp sinh mổ. Bởi những tình trạng này không chỉ ảnh hưởng đến khả năng mang thai tiếp theo, mà còn đe dọa tính mạng mẹ và bé trong những lần sau.
Mỗi lần mổ lấy thai, tử cung cần thời gian phục hồi, nhưng nếu khoảng cách giữa các lần sinh mổ chưa đủ như khuyến cáo (thường tối thiểu 18-24 tháng), thì các mô sẹo chưa lành hoàn toàn, dẫn đến tăng nguy cơ rách tử cung khi mang thai hoặc chuyển dạ.
3.3 Khi bác sĩ đánh giá tổng thể nguy cơ vượt quá ngưỡng an toàn
Tại Bệnh viện FV, bác sĩ sẽ cân nhắc toàn diện: tuổi mẹ, số lần mổ, mức độ hồi phục, khoảng cách giữa các lần sinh, độ dày vết mổ, mong muốn của người mẹ, nguy cơ chồng chéo về tâm lý, thể chất, sản khoa… Nếu rủi ro vượt quá ngưỡng an toàn, bác sĩ sẽ khuyến nghị dừng sinh thêm bằng phương pháp sinh mổ, đồng thời tư vấn về các cách kế hoạch hóa phù hợp, giải đáp chi tiết về việc sinh mổ được mấy lần là an toàn.
Các quyết định được đưa ra dựa trên y văn quốc tế và hội chẩn đa chuyên khoa, đảm bảo tôn trọng sự lựa chọn của người bệnh nhưng không bỏ qua các giới hạn khoa học.
3.4 Có nên sinh thường sau sinh mổ?
Không ít phụ nữ đặt câu hỏi: nên sinh thường hay sinh mổ trong lần sinh kế tiếp? Trên thực tế, nếu vết mổ cũ đủ dày, không có chống chỉ định y khoa và thai thuận lợi, một số sản phụ có thể được tư vấn sinh thường sau sinh mổ. Tuy nhiên, phương án này chỉ nên thực hiện tại cơ sở y tế có đầy đủ trang thiết bị và đội ngũ chuyên môn cao như Bệnh viện FV để kịp thời xử trí các biến chứng như vỡ tử cung hoặc suy thai.
Vì vậy:
- Sinh mổ được mấy lần là vấn đề cá thể hóa, không có con số cố định cho tất cả phụ nữ.
- Các bác sĩ FV sẽ chỉ định ngưng sinh bằng sinh mổ khi rủi ro vượt ngưỡng an toàn, đặc biệt sau 3-4 lần mổ, vết sẹo mỏng, từng có biến chứng hoặc mắc bệnh nền.
- Người mẹ cần tuân thủ hướng dẫn chuyên môn về thời gian hồi phục sau sinh mổ, tránh mang thai quá sớm để giảm nguy cơ đe dọa tính mạng.
- Để đảm bảo an toàn, mọi quyết định liên quan đến sinh nở nên được đưa ra dưới sự tư vấn chặt chẽ từ bác sĩ sản khoa có chuyên môn sâu tại Bệnh viện FV _ nơi đã 4 lần đạt chứng nhận JCI quốc tế.
Nhiều người quan niệm rằng, sau khi sinh mổ rồi, thì mình không thể sinh thường được, đúng hay sai? Câu trả lời được bác sĩ Khoa sản FV – Thomson giải đáp ngay trong video dưới đây:
4. Tư vấn thai sản an toàn tại FV giúp lựa chọn đúng ngay từ đầu
Sinh mổ được mấy lần là vấn đề khiến nhiều sản phụ lo lắng, nhưng thực tế, con số đó có thể không đáng sợ nếu bạn được tư vấn đúng ngay từ đầu. Theo các chuyên gia tại Bệnh viện FV, việc dự phòng sinh mổ không cần thiết bắt đầu từ giai đoạn theo dõi thai kỳ. Một kế hoạch thai sản bài bản, được giám sát bởi bác sĩ sản khoa có chuyên môn sâu, không chỉ nâng cao tỷ lệ sinh thường thành công mà còn bảo vệ mẹ và bé trong suốt hành trình mang thai.
4.1 Khám thai định kỳ: Chìa khóa giảm tỷ lệ sinh mổ không cần thiết
Một trong những lý do khiến nhiều ca sinh chuyển sang mổ lấy thai là do khám thai không đều đặn, bỏ qua các dấu hiệu nguy cơ hoặc lựa chọn sai thời điểm can thiệp y tế. Bệnh viện FV triển khai chương trình theo dõi thai kỳ chuẩn hóa, được thiết kế theo các mốc khám thai quan trọng dựa trên hướng dẫn của WHO và Hiệp hội Sản phụ khoa Hoa Kỳ (ACOG) giúp phát hiện sớm bất thường ở cả mẹ và thai nhi, đồng thời tăng khả năng sinh ngả âm đạo.
Bác sĩ tại FV đánh giá toàn diện yếu tố nguy cơ (tuổi mẹ, bệnh lý nền, vị trí bánh nhau, ngôi thai…) để đưa ra kế hoạch sinh phù hợp. Đây là nền tảng quan trọng để giải quyết băn khoăn của sản phụ về việc nên sinh thường hay sinh mổ và sinh mổ được mấy lần, một quyết định không chỉ mang tính cá nhân mà còn cần sự tư vấn y khoa chính xác.
Việc sinh thường sau mổ cũng được cân nhắc nghiêm túc nếu người mẹ có vết sẹo tử cung ổn định, đủ khoảng cách giữa các lần sinh (tối thiểu là 18-24 tháng). Tại FV, sản phụ có thể được đánh giá khả năng sinh thường sau sinh mổ (VBAC) một cách khoa học, đảm bảo an toàn tối đa cho cả hai mẹ con.
4.2 Theo dõi toàn diện từ đầu thai kỳ đến sau sinh
Chương trình theo dõi thai kỳ tại FV không đơn thuần là một chuỗi các buổi khám. Đây là hành trình chăm sóc liên tục, nơi sản phụ được cá thể hóa kế hoạch thai sản, kết hợp giữa thăm khám lâm sàng, siêu âm hình thái học, tầm soát dị tật bẩm sinh, xét nghiệm huyết học, đánh giá nguy cơ tiền sản giật, tiểu đường thai kỳ và theo dõi tăng trưởng thai nhi sát sao.
Đặc biệt, FV là bệnh viện tư đầu tiên tại Việt Nam áp dụng phương pháp chuyển dạ dưới nước, giúp thai phụ trải nghiệm hành trình vượt cạn nhẹ nhàng, giảm đau tự nhiên, thư giãn cơ tử cung và tăng cơ hội sinh thường thành công. Đây là một bước đột phá y khoa, được thực hiện trong điều kiện vô trùng nghiêm ngặt với đội ngũ bác sĩ và nữ hộ sinh được đào tạo chuyên sâu từ các quốc gia có hệ thống sản khoa tiên tiến.
Chính những tiến bộ này góp phần giúp FV giữ tỷ lệ sinh thường ở mức cao, đồng thời hạn chế sinh mổ không cần thiết, yếu tố quan trọng giúp xoa dịu các thắc mắc của phụ nữ về việc sinh mổ được mấy lần.
4.3 Đồng hành với mẹ bầu: Từ tư vấn dinh dưỡng đến hỗ trợ hậu sản
Khoa Dinh dưỡng lâm sàng FV là nơi sản phụ được hướng dẫn chế độ ăn chuyên biệt trong từng giai đoạn của thai kỳ, đặc biệt trong các trường hợp tiểu đường thai kỳ hoặc thiếu máu thiếu sắt, đây là hai yếu tố ảnh hưởng trực tiếp đến nguy cơ sinh mổ sớm hoặc biến chứng chu sinh.
Sau sinh, FV tiếp tục đồng hành với người mẹ qua các dịch vụ chăm sóc hậu sản tại nhà, hỗ trợ nuôi con bằng sữa mẹ, phục hồi thể trạng và tư vấn từ xa về vấn đề sinh mổ được mấy lần hoặc các câu hỏi liên quan. Từ đó, bác sĩ sẽ giúp bạn lựa chọn thời điểm mang thai lại hợp lý, tránh rút ngắn khoảng cách giữa các lần sinh, một nguyên nhân quan trọng dẫn đến vỡ tử cung ở sản phụ sinh mổ nhiều lần.
5. Lời kết
Lựa chọn sinh thường hay sinh mổ là một quyết định y khoa quan trọng, cần được cân nhắc kỹ lưỡng và cá nhân hóa theo từng thai phụ. Dù bạn đang chuẩn bị mang thai, mang thai lần đầu hay đã từng sinh mổ, việc hiểu rõ giới hạn của sinh mổ được mấy lần, các rủi ro liên quan và thời điểm nên dừng sinh con bằng phương pháp mổ sẽ giúp bạn bảo vệ sức khỏe bản thân và con yêu một cách tối ưu.
Tại Bệnh viện FV, chúng tôi không chỉ cung cấp dịch vụ sản khoa chất lượng cao theo tiêu chuẩn quốc tế mà còn đồng hành cùng bạn trong suốt hành trình làm mẹ, từ tư vấn sinh sản, theo dõi thai kỳ toàn diện, tư vấn dinh dưỡng chuyên biệt, đến hỗ trợ chăm sóc sau sinh với dịch vụ chăm sóc mẹ và bé tại nhà.
Đừng để những quyết định quan trọng của thai kỳ chỉ dựa trên cảm tính. Hãy để đội ngũ bác sĩ sản khoa giàu kinh nghiệm của FV tư vấn lộ trình thai sản phù hợp nhất với bạn.
Liên hệ ngay với Bệnh viện FV qua số (028) 35 11 33 33, hoặc đăng ký khám trực tuyến tại www.fvhospital.com để được hỗ trợ chuyên sâu và giải đáp chi tiết về việc sinh mổ được mấy lần.
Thông tin Bệnh viện FV:
- Số điện thoại: (028) 35 11 33 33
- Website: https://www.fvhospital.com/vi/
- Địa chỉ Bệnh viện FV: 6 Nguyễn Lương Bằng, Phường Tân Mỹ, Tp. HCM, Việt Nam



