Mục lục
- 1. Tổng quan về ung thư dạ dày: Mối đe dọa âm thầm đến từ đường tiêu hóa
- 1.1 Ung thư dạ dày là gì? Phân loại theo mô bệnh học
- 1.2 Vì sao ung thư dạ dày thường phát hiện muộn?
- 2. Dấu hiệu của ung thư dạ dày qua từng giai đoạn: Hiểu rõ để không bỏ lỡ cơ hội sống
- 2.1 Giai đoạn sớm: Những tín hiệu “nhỏ” nhưng không nên bỏ qua
- 2.2 Giai đoạn tiến triển: Cảnh báo đỏ từ cơ thể không nên xem nhẹ
- 2.3 Phân biệt với dấu hiệu ung thư trực tràng để tránh chẩn đoán sai lệch
- 3. Nguyên nhân và yếu tố nguy cơ dẫn đến ung thư dạ dày
- 3.1 Helicobacter pylori – “kẻ giấu mặt” góp phần khởi phát ung thư dạ dày
- 3.2 Lối sống thiếu lành mạnh – chất xúc tác nguy hiểm cho tổn thương dạ dày
- 3.3 Yếu tố di truyền và các bệnh lý nền: “hạt giống âm thầm” cho khối u ác tính
- 4. Tầm soát ung thư dạ dày: Giải pháp phát hiện sớm và can thiệp hiệu quả
- 4.1 Ai cần tầm soát ung thư dạ dày? Nhận diện đúng đối tượng – bảo vệ kịp thời
- 4.2 Phương pháp chẩn đoán hiện đại – nền tảng cho điều trị thành công
- 5. Bệnh viện FV – Nơi tầm soát và điều trị ung thư dạ dày hiệu quả
- 5.1 Công nghệ nội soi NBI – Bước đột phá trong phát hiện sớm ung thư dạ dày
- 5.2 Đội ngũ bác sĩ đầu ngành và quy trình cá nhân hóa theo tiêu chuẩn quốc tế
- 5.3 Quy trình tầm soát nhanh chóng, ít xâm lấn và chăm sóc hậu kiểm tra toàn diện
- 6. Chủ động tầm soát ung thư dạ dày – Bước đi nhỏ, ý nghĩa lớn cho sức khỏe dài lâu
Ung thư dạ dày đang âm thầm trở thành “sát thủ” đáng lo ngại nhất trong các bệnh lý ung thư đường tiêu hóa, với tỷ lệ tử vong cao do phần lớn bệnh nhân phát hiện khi đã ở giai đoạn muộn. Sự chủ quan trước những dấu hiệu của ung thư dạ dày ban đầu chính là nguyên nhân khiến cơ hội điều trị bị bỏ lỡ. Trong bối cảnh đó, các chuyên gia cảnh báo: tầm soát ung thư định kỳ là vũ khí duy nhất giúp nâng cao khả năng sống còn cho người bệnh.
1. Tổng quan về ung thư dạ dày: Mối đe dọa âm thầm đến từ đường tiêu hóa
Ung thư dạ dày không phải là một căn bệnh hiếm gặp, nhưng lại là một trong những loại ung thư có tỷ lệ tử vong cao hàng đầu trên toàn thế giới, đặc biệt phổ biến tại khu vực châu Á, bao gồm cả Việt Nam. Sự nguy hiểm của căn bệnh này không chỉ đến từ khả năng di căn nhanh mà còn từ chính đặc điểm “thầm lặng” của nó, khiến bệnh thường chỉ được phát hiện khi đã bước vào giai đoạn muộn. Trong khi đó, với sự phát triển của y học hiện đại, tầm soát ung thư lại có thể giúp thay đổi cục diện, mang lại cơ hội sống còn rõ rệt cho người bệnh.
1.1 Ung thư dạ dày là gì? Phân loại theo mô bệnh học
Ung thư dạ dày là tình trạng các tế bào bất thường phát triển không kiểm soát trong lớp niêm mạc dạ dày và có khả năng xâm lấn ra các mô xung quanh hoặc di căn đến các cơ quan khác. Theo phân loại mô bệnh học, có hai nhóm chính gồm:
- Ung thư biểu mô tuyến (adenocarcinoma): Hiệp hội Ung thư Hoa Kỳ cho biết, ung thư biểu mô tuyến chiếm khoảng 90% – 95% tổng số ca, thường xuất phát từ lớp niêm mạc tuyến của dạ dày.
- Các thể ít gặp hơn như ung thư mô liên kết, lympho dạ dày hay ung thư tế bào vảy, tuy hiếm nhưng diễn tiến thường phức tạp và khó kiểm soát.
Điều đáng lo ngại là trong giai đoạn đầu, dấu hiệu của ung thư dạ dày thường rất mơ hồ, dễ nhầm lẫn với viêm loét dạ dày thông thường. Các triệu chứng như đau âm ỉ vùng thượng vị, đầy hơi sau ăn, buồn nôn, sụt cân không rõ nguyên nhân… có thể kéo dài nhiều tháng mà không được chú ý, khiến người bệnh bỏ qua “thời gian vàng” để điều trị.

1.2 Vì sao ung thư dạ dày thường phát hiện muộn?
Yếu tố khó phát hiện trong giai đoạn sớm là một trong những nguyên nhân chính khiến ung thư dạ dày trở thành gánh nặng y tế lớn. Bệnh diễn tiến âm thầm, trong khi thói quen tầm soát ung thư định kỳ ở Việt Nam vẫn chưa phổ biến rộng rãi. Thực tế, theo thống kê từ GLOBOCAN 2020, Việt Nam ghi nhận gần 18.000 ca mắc mới và hơn 15.000 ca tử vong mỗi năm do bệnh ung thư dạ dày, xếp thứ ba trong các loại ung thư phổ biến tại nước ta.
Bên cạnh đó, tỷ lệ mắc bệnh tại các quốc gia Đông Á như Nhật Bản, Hàn Quốc và Trung Quốc cũng ở mức cao. Tuy nhiên, nhờ chính sách tầm soát quốc gia, đặc biệt tại Nhật Bản (nơi triển khai nội soi dạ dày định kỳ từ sau 40 tuổi) tỷ lệ phát hiện bệnh ở giai đoạn sớm lên đến trên 60%, kéo theo đó là tỷ lệ sống sau 5 năm vượt ngưỡng 90%.
Từ những minh chứng thực tế này, có thể thấy, tầm soát ung thư dạ dày định kỳ không chỉ giúp phát hiện bệnh sớm khi tế bào ung thư chưa di căn mà còn là “chìa khóa” để tăng cơ hội điều trị triệt để, giảm thiểu chi phí và nâng cao chất lượng sống cho người bệnh. Đặc biệt, với những người có yếu tố nguy cơ cao như tiền sử viêm dạ dày mạn, nhiễm vi khuẩn Helicobacter pylori, tiền sử gia đình có người mắc bệnh ung thư dạ dày, việc tầm soát càng cần được ưu tiên.
2. Dấu hiệu của ung thư dạ dày qua từng giai đoạn: Hiểu rõ để không bỏ lỡ cơ hội sống
Ung thư dạ dày không bùng phát một cách ồn ào, mà tiến triển âm thầm qua nhiều giai đoạn, bắt đầu từ những triệu chứng mơ hồ cho đến các dấu hiệu rõ rệt ở giai đoạn muộn. Chính sự “im lặng nguy hiểm” này khiến phần lớn bệnh nhân chỉ phát hiện bệnh khi đã ở vào giai đoạn tiến triển, làm giảm hiệu quả điều trị và tiên lượng sống. Vì vậy, việc nhận biết sớm dấu hiệu của ung thư dạ dày đóng vai trò cực kỳ quan trọng, giúp mở ra cánh cửa kịp thời cho các biện pháp can thiệp, đặc biệt là khi kết hợp với các chương trình tầm soát ung thư định kỳ.
2.1 Giai đoạn sớm: Những tín hiệu “nhỏ” nhưng không nên bỏ qua
Ở giai đoạn đầu, ung thư dạ dày thường không gây đau đớn hay biểu hiện dữ dội, thay vào đó là những triệu chứng dễ bị bỏ qua hoặc nhầm lẫn với rối loạn tiêu hóa thông thường. Khó tiêu, đầy hơi, cảm giác nhanh no dù ăn ít, … những dấu hiệu tưởng chừng vô hại này lại chính là những tín hiệu đầu tiên mà niêm mạc dạ dày tổn thương gửi đến cơ thể.
Không ít trường hợp ghi nhận tình trạng sụt cân nhẹ nhưng không rõ nguyên nhân, kèm theo cảm giác chán ăn, mệt mỏi mơ hồ kéo dài. Đây là giai đoạn mà nếu được khám tầm soát ung thư đúng thời điểm, bệnh hoàn toàn có thể được phát hiện khi vẫn còn trong giới hạn can thiệp hiệu quả. Tuy nhiên, do các triệu chứng không đặc hiệu, phần lớn người bệnh chỉ đến cơ sở y tế khi dấu hiệu của ung thư dạ dày đã rõ ràng hơn, đồng nghĩa với việc đã trễ mất “thời gian vàng”.
2.2 Giai đoạn tiến triển: Cảnh báo đỏ từ cơ thể không nên xem nhẹ
Khi khối u phát triển sâu hơn vào lớp cơ và lớp thanh mạc của thành dạ dày, các dấu hiệu của ung thư dạ dày trở nên dữ dội và rõ rệt hơn. Đau vùng thượng vị kéo dài, không đáp ứng với thuốc giảm đau thông thường, đi kèm với tình trạng nôn ra máu hoặc đi ngoài phân đen là những dấu hiệu nghiêm trọng cho thấy đã có chảy máu tiêu hóa, một biến chứng điển hình của ung thư dạ dày giai đoạn tiến triển.
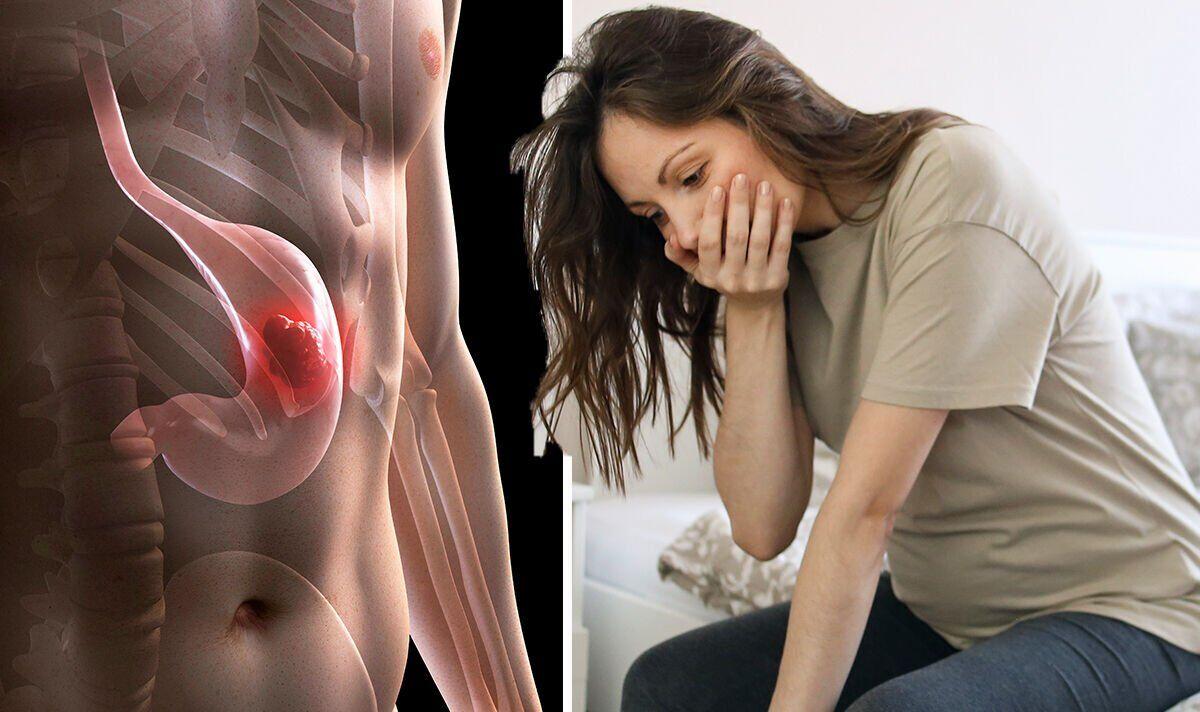
Ngoài ra, cơ thể bắt đầu biểu hiện tình trạng thiếu máu rõ rệt: da xanh xao, mệt mỏi, tụt huyết áp, khó thở nhẹ ngay cả khi vận động nhẹ. Một số người bệnh còn suy kiệt nhanh chóng, mất khối cơ và rơi vào tình trạng suy nhược toàn thân. Những biểu hiện này không chỉ gây ảnh hưởng nghiêm trọng đến chất lượng cuộc sống, mà còn khiến tiên lượng điều trị trở nên kém khả quan.
2.3 Phân biệt với dấu hiệu ung thư trực tràng để tránh chẩn đoán sai lệch
Một thực tế lâm sàng đáng lưu ý là không ít bệnh nhân bị nhầm lẫn giữa dấu hiệu của ung thư dạ dày và dấu hiệu ung thư trực tràng, đặc biệt khi cả hai cùng gây ra tình trạng thiếu máu, thay đổi thói quen đại tiện và chảy máu tiêu hóa. Tuy nhiên, đặc điểm phân biệt nằm ở vị trí đau, kiểu đau và tính chất phân.
Ví dụ, ung thư trực tràng thường biểu hiện bằng tiêu chảy hoặc táo bón kéo dài, phân lẫn máu đỏ tươi, cảm giác mót rặn sau khi đại tiện; trong khi đó, ung thư dạ dày lại có xu hướng gây ra phân đen do máu đã bị tiêu hóa trong ống tiêu hóa trên. Đau âm ỉ vùng hạ vị thường liên quan đến ung thư trực tràng, còn đau vùng thượng vị, nhất là khi ăn no, lại thường là đặc trưng của ung thư dạ dày.
Để chẩn đoán chính xác đòi hỏi cơ sở y tế phải có các phương tiện nội soi, sinh thiết mô học và xét nghiệm huyết học chuyên sâu. Mặt khác, hiểu rõ dấu hiệu đặc trưng của từng bệnh lý là nền tảng quan trọng giúp người bệnh chủ động tìm đến bác sĩ sớm, thay vì chờ đợi cho đến khi bệnh biểu hiện rõ ràng.
3. Nguyên nhân và yếu tố nguy cơ dẫn đến ung thư dạ dày
Mỗi ca ung thư dạ dày được chẩn đoán là kết quả của một quá trình dài tương tác giữa các yếu tố nội sinh và ngoại sinh, từ di truyền, nhiễm khuẩn đến thói quen ăn uống, sinh hoạt… Việc nhận diện chính xác những nguyên nhân và yếu tố nguy cơ không chỉ giúp phòng ngừa hiệu quả, mà còn hỗ trợ các bác sĩ đưa ra chiến lược tầm soát ung thư phù hợp cho từng cá nhân, đặc biệt ở nhóm có nguy cơ cao.
3.1 Helicobacter pylori – “kẻ giấu mặt” góp phần khởi phát ung thư dạ dày
Một trong những nguyên nhân gây ung thư dạ dày hàng đầu được y văn quốc tế công nhận là nhiễm Helicobacter pylori – loại vi khuẩn có khả năng sống trong môi trường acid khắc nghiệt của dạ dày. Theo Tổ chức Y tế Thế giới (WHO), loại vi khuẩn này được xếp vào nhóm tác nhân gây ung thư loại I, tương đương với thuốc lá và amiăng. Tại Việt Nam, tỷ lệ nhiễm H. pylori dao động từ 60% – 70% dân số, đặc biệt cao ở người lớn tuổi và những vùng có điều kiện vệ sinh kém.
Vi khuẩn này khi lưu trú lâu dài sẽ làm tổn thương lớp niêm mạc, gây viêm dạ dày mạn tính, biến đổi cấu trúc tế bào và có thể dẫn đến ung thư dạ dày sau nhiều năm. Tuy nhiên, không phải ai nhiễm H. pylori cũng sẽ phát triển thành ung thư, mà nguy cơ sẽ tăng lên khi kết hợp với các yếu tố khác như di truyền, chế độ ăn mặn và hút thuốc.
3.2 Lối sống thiếu lành mạnh – chất xúc tác nguy hiểm cho tổn thương dạ dày
Chế độ ăn uống giàu muối, thực phẩm lên men, thịt xông khói hay đồ ăn chế biến sẵn chứa nhiều nitrat là những yếu tố được chứng minh có thể thúc đẩy tiến trình ung thư hóa. Các hợp chất nitrosamine hình thành trong quá trình tiêu hóa các thực phẩm này được xem là chất sinh ung thư mạnh, nhất là khi kết hợp với môi trường acid của dạ dày.
Không chỉ dừng ở đó, thói quen hút thuốc lá cũng làm tăng gấp đôi nguy cơ ung thư dạ dày, do khói thuốc chứa hơn 60 hợp chất gây đột biến gen. Cùng với đó, việc tiêu thụ rượu bia kéo dài gây kích ứng niêm mạc, dẫn đến viêm teo, đây là những biến đổi tiền ung thư thường gặp ở dạ dày.
Đặc biệt, trong bối cảnh đô thị hóa và áp lực công việc, tỷ lệ người mắc viêm dạ dày mạn tính (một yếu tố nền tảng dẫn đến dấu hiệu của ung thư dạ dày) ngày càng gia tăng. Căng thẳng kéo dài làm tăng tiết cortisol và acid dịch vị, tạo điều kiện cho tổn thương niêm mạc lan rộng.
3.3 Yếu tố di truyền và các bệnh lý nền: “hạt giống âm thầm” cho khối u ác tính
Ngoài các yếu tố môi trường, di truyền cũng đóng vai trò không thể xem nhẹ. Những người có người thân trực hệ từng mắc ung thư dạ dày, đặc biệt ở độ tuổi dưới 50, có nguy cơ cao gấp 2 – 3 lần. Hội chứng ung thư di truyền như Lynch syndrome hay Hội chứng đa polyp tuyến gia đình (FAP) cũng liên quan đến khả năng xuất hiện ung thư đường tiêu hóa, bao gồm cả dạ dày và đại trực tràng.
Một số bệnh lý đặc hiệu như polyp dạ dày, thiếu máu ác tính do thiếu vitamin B12, hoặc các rối loạn dị sản ruột (intestinal metaplasia) cũng được coi là “tiền đề nguy hiểm” khi không được theo dõi sát sao sẽ dễ dàng chuyển thành tế bào ung thư. Đây là lý do mà người bệnh có tiền sử polyp hoặc viêm teo dạ dày cần được chỉ định tầm soát ung thư định kỳ bằng nội soi sinh thiết và các xét nghiệm huyết học.
Đáng lưu ý, một số triệu chứng ban đầu của những rối loạn này có thể dễ bị nhầm với dấu hiệu ung thư trực tràng, như thay đổi thói quen đại tiện hoặc xuất huyết tiêu hóa nhẹ. Việc phân biệt dựa trên đặc điểm lâm sàng, vị trí đau và các xét nghiệm chuyên sâu là yếu tố quyết định để tránh chẩn đoán sai lệch.
4. Tầm soát ung thư dạ dày: Giải pháp phát hiện sớm và can thiệp hiệu quả
Trong điều trị ung thư dạ dày, yếu tố quan trọng nhất không nằm ở loại thuốc được sử dụng hay kỹ thuật phẫu thuật tiên tiến, mà chính là thời điểm phát hiện. Theo số liệu từ Tổ chức Y tế Thế giới (WHO), tỷ lệ sống sau 5 năm của bệnh nhân nếu được chẩn đoán ở giai đoạn sớm có thể vượt trên 90%, trong khi ở giai đoạn muộn, con số này chỉ còn chưa đến 30%. Vì vậy, tầm soát ung thư không chỉ là khuyến nghị y tế, đó là “vũ khí vàng” giúp người bệnh giành lại cơ hội sống.
4.1 Ai cần tầm soát ung thư dạ dày? Nhận diện đúng đối tượng – bảo vệ kịp thời
Không phải ai cũng cần nội soi hay xét nghiệm thường xuyên. Tuy nhiên, có một nhóm người cần được tầm soát ung thư dạ dày định kỳ, bởi nguy cơ mắc bệnh của họ cao hơn mặt bằng chung.
Trước hết là những người trên 40 tuổi, đặc biệt là nam giới, bởi tỷ lệ mắc bệnh trong nhóm này cao hơn phụ nữ. Kế đến là những người có tiền sử gia đình từng bị ung thư dạ dày, hoặc từng được chẩn đoán viêm dạ dày mạn tính, dị sản ruột hay polyp dạ dày, … những tình trạng này có khả năng tiến triển thành ung thư nếu không được theo dõi sát sao.
Ngoài ra, người có thói quen ăn mặn, sử dụng thực phẩm lên men, hút thuốc, uống rượu thường xuyên, hoặc nhiễm Helicobacter pylori lâu năm cũng nằm trong danh sách nguy cơ. Không ít trường hợp biểu hiện ban đầu là các dấu hiệu của ung thư dạ dày rất nhẹ như đầy hơi, chướng bụng, mệt mỏi, … khiến người bệnh chủ quan và bỏ lỡ thời điểm vàng để can thiệp.
Đặc biệt, triệu chứng rối loạn tiêu hóa kéo dài có thể dễ bị nhầm lẫn với dấu hiệu ung thư trực tràng, khiến nhiều bệnh nhân chỉ được chẩn đoán đúng khi bệnh đã ở giai đoạn muộn. Do đó, việc nhận diện sớm đúng nhóm cần tầm soát ung thư là bước quan trọng để ngăn chặn diễn tiến xấu.
Xem ngay video: Cảnh báo từ bác sĩ tiêu hóa: Đừng để đau bụng mơ hồ trở thành án tử!
4.2 Phương pháp chẩn đoán hiện đại – nền tảng cho điều trị thành công
Trong hệ thống các kỹ thuật y học hiện nay, nội soi dạ dày vẫn được xem là tiêu chuẩn vàng để phát hiện sớm tổn thương niêm mạc. Không chỉ giúp quan sát trực tiếp tình trạng dạ dày, nội soi còn cho phép sinh thiết, lấy mẫu mô tại vị trí nghi ngờ để xác định có sự hiện diện của tế bào ác tính hay không. Việc này đặc biệt quan trọng, bởi nhiều khối u giai đoạn sớm thường không có biểu hiện rõ ràng trên hình ảnh hoặc lâm sàng.
Ngoài ra, các xét nghiệm máu tìm dấu ấn sinh học (như CEA, CA 19-9) có thể được sử dụng như phương pháp hỗ trợ, nhất là trong việc theo dõi sau điều trị hoặc sàng lọc ban đầu ở nhóm nguy cơ. Tuy không thay thế nội soi, các chỉ số này góp phần gia tăng độ nhạy trong phát hiện sớm.
Theo khuyến cáo của Hiệp hội Ung thư dạ dày châu Á và Hội Ung thư Việt Nam, người có yếu tố nguy cơ nên tầm soát định kỳ mỗi 1 – 2 năm, tùy thuộc vào tình trạng sức khỏe và tiền sử bệnh lý cá nhân. Tại các cơ sở y tế uy tín như Bệnh viện FV, quy trình tầm soát được thực hiện khép kín, an toàn, có đội ngũ bác sĩ chuyên khoa tiêu hóa phối hợp chặt chẽ với đơn vị giải phẫu bệnh lý và xét nghiệm.
Càng phát hiện sớm, khả năng can thiệp điều trị triệt để càng cao, từ phẫu thuật nội soi bóc tách niêm mạc (ESD) đến hóa xạ trị phối hợp. Ngược lại, nếu bỏ lỡ giai đoạn sớm, người bệnh có thể phải đối mặt với các biến chứng nặng nề và tiên lượng sống bị rút ngắn nghiêm trọng.
5. Bệnh viện FV – Nơi tầm soát và điều trị ung thư dạ dày hiệu quả
Trong bối cảnh ung thư dạ dày ngày càng có xu hướng trẻ hóa và diễn tiến âm thầm, việc lựa chọn một cơ sở y tế có năng lực chẩn đoán, điều trị toàn diện, cập nhật công nghệ và phác đồ hiện đại là yếu tố sống còn. Bệnh viện FV, với nền tảng y khoa chuẩn quốc tế, hệ thống nội soi công nghệ cao và đội ngũ bác sĩ dày dạn kinh nghiệm, đã trở thành địa chỉ đáng tin cậy hàng đầu tại Việt Nam trong lĩnh vực tầm soát ung thư và điều trị các bệnh lý đường tiêu hóa.
5.1 Công nghệ nội soi NBI – Bước đột phá trong phát hiện sớm ung thư dạ dày
Một trong những lợi thế chuyên sâu tại Bệnh viện FV là việc ứng dụng nội soi phóng đại kết hợp NBI (Narrow Band Imaging), công nghệ ánh sáng dải hẹp giúp tăng cường độ tương phản của niêm mạc, làm nổi bật các cấu trúc vi mạch và tổn thương tiền ung thư mà phương pháp nội soi thông thường khó nhận biết.
Đây chính là “vũ khí” phát hiện dấu hiệu của ung thư dạ dày ở giai đoạn sớm nhất, ngay cả khi người bệnh chưa có triệu chứng rõ rệt. Thông qua hình ảnh sắc nét và khả năng phóng đại gấp nhiều lần so với nội soi tiêu chuẩn, bác sĩ có thể định vị chính xác vùng nghi ngờ, thực hiện sinh thiết mô mục tiêu, từ đó nâng cao hiệu quả chẩn đoán và tránh bỏ sót tổn thương tiềm ẩn.
Hệ thống thiết bị tại FV được đồng bộ từ Olympus Nhật Bản, thương hiệu hàng đầu thế giới về nội soi tiêu hóa, với các dòng máy EVIS X1 tích hợp AI. Nhờ đó, quy trình tầm soát diễn ra nhanh gọn, ít xâm lấn nhưng vẫn đạt độ chính xác cao, đặc biệt hữu ích cho các trường hợp có nguy cơ nhầm lẫn với dấu hiệu ung thư trực tràng như chảy máu tiêu hóa, thay đổi thói quen đi tiêu hay sụt cân không rõ nguyên nhân.
5.2 Đội ngũ bác sĩ đầu ngành và quy trình cá nhân hóa theo tiêu chuẩn quốc tế
Một trong những thế mạnh nổi bật của Bệnh viện FV là mô hình điều trị đa chuyên khoa, quy tụ các bác sĩ đầu ngành trong lĩnh vực tiêu hóa, ung bướu, chẩn đoán hình ảnh và gây mê hồi sức. Mỗi trường hợp bệnh nhân được hội chẩn kỹ lưỡng để xây dựng phác đồ điều trị cá nhân hóa, phù hợp với tình trạng sức khỏe và giai đoạn bệnh.
Điển hình là trường hợp ông Nguyễn Hòa Trận (72 tuổi), nhập viện khi ung thư dạ dày đã ở giai đoạn IIIB với nhiều hạch di căn quanh dạ dày. Nhờ phẫu thuật cắt bỏ 3/4 dạ dày và nạo hạch triệt để, kết hợp chăm sóc hậu phẫu chu đáo, sau hơn 5 năm, ông Trận vẫn sống khỏe mạnh và sinh hoạt bình thường .

Tương tự, cụ ông 90 tuổi mắc ung thư dạ dày biến chứng chảy máu nặng đã được đội ngũ bác sĩ FV phẫu thuật nội soi cắt 2/3 dạ dày và nạo hạch thành công. Sau gần 5 năm, bệnh nhân vẫn duy trì sức khỏe ổn định và sinh hoạt bình thường.
Theo bác sĩ Phan Văn Thái – Trưởng khoa Ngoại tổng quát Bệnh viện FV, nếu ung thư dạ dày được phát hiện sớm, ở giai đoạn IA khi tổn thương mới chỉ giới hạn ở lớp niêm mạc, người bệnh hoàn toàn có thể được điều trị bằng phương pháp nội soi cắt tách niêm mạc mà không cần phẫu thuật mở. Đây là một trong những bước tiến lớn của y học hiện đại, giúp bảo tồn tối đa chức năng dạ dày và rút ngắn thời gian hồi phục.
“Tỷ lệ sống sót sau 5 năm ở các giai đoạn khác nhau của ung thư dạ dày cho thấy ý nghĩa sống còn của việc chẩn đoán sớm: Giai đoạn IA là 90%, IB là 85%, IIA đạt 74%, trong khi giai đoạn IIIC chỉ còn 13% và ở giai đoạn IV, tỷ lệ này giảm mạnh còn khoảng 4%,” bác sĩ Thái nhấn mạnh. Theo ông, con số này là minh chứng rõ ràng cho vai trò thiết yếu của tầm soát ung thư định kỳ, đặc biệt với nhóm nguy cơ cao.
Bác sĩ Thái cũng khuyến cáo, những người có tiền sử viêm dạ dày mạn tính, có người thân từng mắc ung thư dạ dày hoặc gặp các dấu hiệu của ung thư dạ dày như đầy hơi kéo dài, đau thượng vị, chán ăn, sụt cân không rõ nguyên nhân… cần được kiểm tra chuyên sâu càng sớm càng tốt. Ngoài ra, các yếu tố như lạm dụng rượu bia, thói quen ăn uống không lành mạnh, căng thẳng kéo dài… đều có thể ảnh hưởng đến quá trình tiết axit dịch vị, thúc đẩy tổn thương niêm mạc và làm gia tăng nguy cơ tiến triển thành ung thư.
5.3 Quy trình tầm soát nhanh chóng, ít xâm lấn và chăm sóc hậu kiểm tra toàn diện
Bệnh viện FV thiết kế quy trình tầm soát ung thư dạ dày tối ưu, giúp bệnh nhân hoàn tất các bước kiểm tra trong thời gian ngắn nhất mà vẫn đảm bảo độ chính xác cao. Các bước bao gồm: nội soi dạ dày với công nghệ NBI, sinh thiết mô khi cần thiết, xét nghiệm máu và dấu ấn ung thư hỗ trợ phát hiện.
Sau tầm soát, bệnh nhân được theo dõi chặt chẽ và tư vấn chế độ dinh dưỡng, sinh hoạt phù hợp nhằm phòng ngừa tái phát và phát hiện sớm dấu hiệu của ung thư dạ dày. Đặc biệt, Bệnh viện FV còn cung cấp dịch vụ tầm soát định kỳ cho nhóm đối tượng có nguy cơ cao như người trên 40 tuổi, có tiền sử gia đình mắc ung thư dạ dày hoặc có các triệu chứng như đau bụng, chán ăn, sụt cân không rõ nguyên nhân.
Tại Bệnh viện FV, điều trị không chỉ bắt đầu khi bệnh được chẩn đoán, mà khởi nguồn từ khâu tầm soát ung thư chính xác, hiệu quả. Đó là lý do vì sao ngày càng nhiều người bệnh trong và ngoài nước đều tin tưởng lựa chọn FV như một trung tâm hàng đầu về ung thư dạ dày, nơi họ không chỉ được chữa bệnh mà còn được chăm sóc với sự tận tâm và chuẩn mực quốc tế.
6. Chủ động tầm soát ung thư dạ dày – Bước đi nhỏ, ý nghĩa lớn cho sức khỏe dài lâu
Trong cuộc chiến với ung thư dạ dày, yếu tố thời gian chính là “liều thuốc” đầu tiên và cũng quan trọng nhất. Hầu hết bệnh nhân chỉ phát hiện bệnh khi đã ở giai đoạn muộn, thời điểm mà các phương pháp điều trị trở nên kém hiệu quả và cơ hội sống sót giảm rõ rệt. Chính vì vậy, việc chủ động tầm soát ung thư định kỳ, đặc biệt với những người có yếu tố nguy cơ cao, là hành động thiết thực nhất để bảo vệ sức khỏe của bản thân và gia đình.
Là đơn vị y tế quốc tế được công nhận đạt chuẩn JCI 4 lần liên tiếp (tiêu chuẩn chất lượng bệnh viện toàn cầu), Bệnh viện FV mang đến giải pháp điều trị toàn diện, chính xác và nhân văn cho bệnh nhân ung thư dạ dày tại Việt Nam. Từ ứng dụng công nghệ nội soi tiên tiến NBI, đội ngũ chuyên gia hàng đầu cho đến quy trình chăm sóc hậu kiểm tra cá nhân hóa, tất cả đều được thiết kế xoay quanh lợi ích và sự sống còn của người bệnh.
Đừng đợi đến khi dấu hiệu của ung thư dạ dày hay dấu hiệu ung thư trực tràng xuất hiện mới bắt đầu lo lắng. Hãy để FV đồng hành cùng bạn ngay từ giai đoạn đầu tiên – khi chưa có triệu chứng, nhưng cơ hội sống là trọn vẹn. Mọi thắc mắc hoặc nhu cầu tầm soát và điều trị ung thư, vui lòng liên hệ Bệnh viện FV.
FV áp dụng chính sách cộng gộp quyền lợi BHYT nhà nước, Bảo hiểm tư nhân, Hội viên ưu tiên FV và trả góp để giảm nhẹ chi phí đến mức thấp đến không ngờ cho bệnh nhân điều trị ung thư nói riêng và bệnh nhân đến khám và điều trị tại FV nói chung.
Thông tin Bệnh viện FV:
- Số điện thoại: (028) 35 11 33 33
- Website: https://www.fvhospital.com/vi/
- Địa chỉ Bệnh viện FV: 6 Nguyễn Lương Bằng, Phường Tân Mỹ (Q.7 cũ), Tp. HCM, Việt Nam



