Mục lục
ERCP là gì?
Nội Soi Mật Tụy Ngược Dòng, gọi tắt là ERCP, là một kỹ thuật nội soi dùng để khảo sát và điều trị các vấn đề về ống mật, ống tụy, và túi mật. Ống mật là các ống dẫn dịch mật từ gan và túi mật; còn ống tụy dẫn dịch tụy từ tụy. Cả hai ống này đều đổ dịch vào tá tràng, là phần đầu tiên của ruột non.
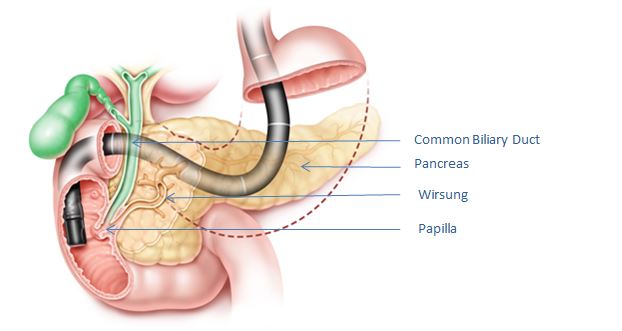
Hình 1. Hình ảnh nội soi ở tá tràng, đối diện với nhú tá tràng; ống mật hiển thị bằng màu xanh lá cây và ống tụy hiển thị bằng màu nâu.
Tại sao cần thực hiện ERCP?
Lý do (hay chỉ định) thường gặp nhất là nhằm phát hiện và lấy sỏi nằm trong ống mật. Các lý do khác có thể bao gồm tìm nguyên nhân gây đau dai dẳng ở vùng bụng trên bên phải, tìm nguyên nhân gây viêm tụy cấp và điều trị tắc nghẽn ống mật do các khối u như ung thư tuyến tụy và nguyên nhân gây vàng da. Thông thường, trong các trường hợp này, siêu âm bụng hoặc một loại khảo sát Cộng Hưởng Từ (MRI) đặc biệt gọi là Chụp Cộng Hưởng Từ Đường Mật (MRCP) có thể được thực hiện giúp thu thập thông tin sơ bộ nhằm xác định mức độ cần thiết để thực hiện ERCP.
ERCP được thực hiện như thế nào?
ERCP được thực hiện bởi bác sĩ chuyên khoa tiêu hóa hoặc bác sĩ phẫu thuật, người được đào tạo chuyên khoa về kỹ thuật này. Ống soi là một ống dài, mềm, đầu có gắn đèn và camera. Do thủ thuật có an thần hoặc gây mê toàn thân, bệnh nhân sẽ được bác sĩ gây mê tư vấn trước thủ thuật.
Ống soi được được đưa vào miệng, đi qua thực quản, dạ dày, rồi đến nơi ống mật đổ vào tá tràng; đây gọi là nhú tá tràng. Một ống thông bằng nhựa (mỏng) được luồn vào trong ống soi để đi đến đầu ống rồi sau đó đưa vào nhú tá tràng và ống dẫn mật. Tiếp theo, bác sĩ sẽ tiêm chất cản quang vào ống dẫn mật và tiến hành chụp X-quang. Bằng cách khảo sát ống dẫn mật theo cách này, các hình ảnh tắc nghẽn, sỏi mật, khối u, hoặc các bất thường của ống dẫn đều có thể được phát hiện.
Nếu phát hiện bất thường, bác sĩ có thể thực hiện các kỹ thuật để can thiệp điều trị hoặc cải thiện tình trạng. Ví dụ, nếu phát hiện có sỏi, bác sĩ có thể nong hoặc cắt rộng nhú tá tràng để lấy sỏi ra khỏi ống dẫn mật bằng dây dẫn. Nhú có cơ vòng thường được cắt bằng dao đốt (có dòng điện) trong quá trình thủ thuật (cắt cơ vòng), giúp ống dẫn mật được dẫn lưu tốt hơn. Nếu có tình trạng hẹp ống mật, bác sĩ sẽ đặt một ống nhựa hoặc kim loại ngắn gọi là giá đỡ (stent) vào chỗ hẹp để dẫn lưu dịch mật.
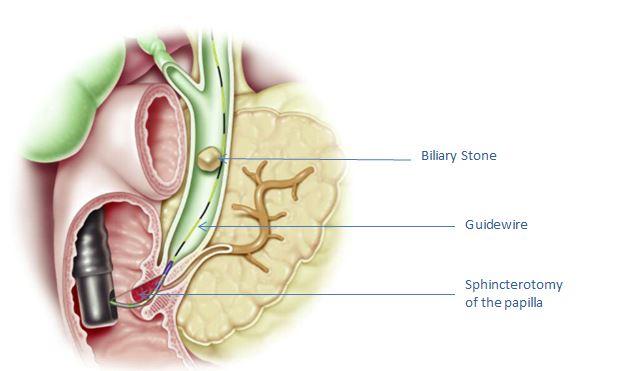
Hình 2. Hình ảnh minh họa dao cắt mở cơ vòng ở nhú tá tràng, sau khi đã cắt cơ vòng và đưa dây dẫn vào ống mật chủ, với một viên sỏi to trong ống mật.
Bệnh nhân cần chuẩn bị gì để thực hiện ERCP?
Bệnh nhân sẽ được yêu cầu nhịn ăn uống trước thủ thuật. Dạ dày phải được làm sạch để có thể quan sát toàn diện. Dạ dày sạch còn giúp giảm nguy cơ nôn ói và hít sặc.
Bệnh nhân nên trao đổi về tất cả các loại thuốc đang dùng với bác sĩ điều trị và bác sĩ gây mê, vì một số loại thuốc cần được điều chỉnh hoặc tạm thời ngưng sử dụng trước thủ thuật. Bước này đặc biệt quan trọng với bệnh nhân đang dùng aspirin, thuốc làm loãng máu (warfarin hoặc heparin), clopidogrel, thuốc kháng viêm không chứa steroid (NSAIDs), insulin, hoặc các loại thuốc khác dành cho bệnh tiểu đường. Thuốc kháng viêm không chứa steroid là loại thuốc thông dụng dùng để điều trị viêm khớp, đau hoặc viêm, ví dụ như ibuprofen, naproxen, và diclofenac. Bệnh nhân cần ngưng các loại thuốc làm loãng máu và aspirin hoặc clopidogrel trong vài ngày trước thủ thuật. Việc trao đổi về tình trạng dị ứng thuốc, bao gồm iốt hoặc chất cản quang đường tĩnh mạch cũng rất quan trọng.
Điều quan trọng là cần thông báo cho bác sĩ biết nếu bệnh nhân có chứng ngưng thở tắc nghẽn khi ngủ hoặc các bệnh về phổi khác. Nếu có sử dụng máy thở áp lực dương liên tục (CAPA) vào buổi tối, bệnh nhân nên trao đổi với bác sĩ để biết mình có nên mang theo máy vào ngày thực hiện thủ thuật hay không.
Nếu có bất kỳ bệnh về tim, bệnh nhân cũng nên trao đổi với bác sĩ, vì có thể cần thực hiện một số khảo sát đặc biệt trước thủ thuật.
Bệnh nhân sẽ cần thân nhân hoặc bạn bè đi cùng để đưa bệnh nhân về nhà sau khi dùng thuốc an thần trong ngày thực hiện thủ thuật.
Bệnh nhân nên mong đợi gì trong Khoa Bệnh Viện Trong Ngày?
Khi đến Khoa Bệnh Viện Trong Ngày (nếu bệnh nhân được chăm sóc và điều trị trong ngày), bệnh nhân sẽ được hỏi thăm về bệnh sử và xem xét các loại thuốc đang sử dụng. Bệnh nhân sẽ được giải thích kỹ lưỡng về thủ thuật ERCP và có cơ hội để đặt câu hỏi nhằm giải đáp thắc mắc. Đường truyền tĩnh mạch sẽ được đặt để truyền dịch, thuốc an thần và có thể là kháng sinh. Tùy thuộc vào các yếu tố khác nhau, bệnh nhân có thể được an thần nhưng vẫn còn tỉnh táo (an thần trung bình), hoặc gây mê toàn thân. Gây mê toàn thân sẽ do bác sĩ gây mê thực hiện và có thể cần dùng ống thở vì đây là mức độ an thần sâu. Bệnh nhân sẽ được yêu cầu tháo răng giả hoặc mắt kính trước khi được an thần.
Bệnh nhân sẽ được đưa đến Phòng Mổ và nằm trên bàn chuyên dụng để chụp X-quang. Bệnh nhân sẽ được yêu cầu nằm nghiêng bên trái, nằm sấp, hoặc nằm ngửa. Một dụng cụ nhỏ bằng nhựa sẽ được đặt vào miệng bệnh nhân để giúp bảo vệ răng và nướu. Sau khi dùng thuốc an thần, bệnh nhân sẽ cản thấy thoải mái và buồn ngủ hoặc rất thư giãn. Thủ thuật này thường dễ chịu và hầu hết bệnh nhân đều cảm thấy khỏe sau khi hoàn thành.
Tùy thuộc vào những phát hiện trong quá trình ERCP mà có thể thực hiện nhiều kỹ thuật bao gồm sinh thiết, nong cơ vòng (cắt cơ vòng), lấy sỏi, đặt stent (ống) vào chỗ hẹp hoặc các phương pháp điều trị khác. Thời gian thực hiện thủ thuật kéo dài từ 30 phút đến hơn một giờ. Khí sẽ được bơm vào qua ống soi để chuyên viên nội soi có thể nhìn thấy bên trong ruột và dạ dày trong quá trình khảo sát.
Khi thực hiện xong thủ thuật, bệnh nhân sẽ được chuyển đến phòng hồi tỉnh và theo dõi cho đến khi thuốc an thần hết tác dụng. Đôi khi bệnh nhân cảm thấy hơi khó chịu ở vùng bụng do khí vẫn còn trong ruột. Thông thường, tình trạng này sẽ giảm sau ợ hơi hoặc xì hơi. Đau họng là tình trạng xảy ra khá phổ biến và thường khỏi trong 1 đến 2 ngày. Bệnh nhân có thể cảm thấy chếnh choáng hoặc khó tập trung, vì vậy bệnh nhân nên nghỉ ngơi cho đến cuối ngày. Tùy thuộc vào tình trạng sức khỏe của bệnh nhân hoặc nếu có điều trị hoặc thực hiện thủ thuật trong quá trình ERCP, bệnh nhân có thể cần phải nhập viện qua đêm để theo dõi.
Các biến chứng có thể xảy ra với ERCP?
Mặc dù thủ thuật ERCP thường an toàn và dễ chịu nhưng vẫn có một số nguy cơ liên quan đến thủ thuật. Bác sĩ nên thảo luận các nguy cơ có thể xảy ra với bệnh nhân trước khi thực hiện thủ thuật.
- Chảy máu có thể xảy ra, đặc biệt là khi cắt cơ vòng của nhú tá tràng. Chảy máu thường không đáng kể và sẽ tự khỏi. Nếu tình trạng này xảy ra trong thủ thuật thì có thể được điều trị bằng các kỹ thuật nội soi, như kẹp clip cầm máu, tiêm epinephrine (thuốc co mạch), hoăc sử dụng dao đốt điện..
- Nhiễm trùng ống mật (viêm ống mật) có thể xảy ra, đặc biệt là khi ống mật không được dẫn lưu tốt. Một số bệnh nhân được chỉ định dùng kháng sinh trong thủ thuật và trong một vài ngày sau khi thực hiện ERCP.
- Viêm tụy xảy ra từ 3% đến 7% số bệnh nhân có thực hiện ERCP. Tình trạng này có thể nhận biết khi cơn đau bụng dữ dội hơn và không thuyên giảm bằng cách ợ hơi hoặc xì hơi. Phần lớn trường hợp viêm tụy sau khi thực hiện ERCP thường nhẹ, hiếm khi nó có thể trở nên nghiêm trọng, đe dọa đến tính mạng và cần phải nhập viện.
- Lỗ thủng hoặc rách ở thực quản, dạ dày, ruột non, hoặc ống dẫn mật có thể xảy ra. Mặc dù đây là biến chứng hiếm gặp và có thể tự khỏi, nhưng nó có thể trở nên nghiêm trọng và thậm chí cần phẫu thuật để chỉnh sửa.
- Hít sặc có thể xảy ra khi thức ăn từ dạ dày trào ngược lên cổ họng và bị hít vào đường thở, gây khó thở hoặc viêm phổi. Các bệnh nhân đã nhịn ăn uống trong vài giờ trước thủ thuật sẽ giảm thiểu nguy cơ này.
- Tác dụng không mong muốn với thuốc an thần hoặc gây mê.
Sau khi về nhà, khi nào bệnh nhân cần gọi cho bác sĩ?
Bệnh nhân nên liên hệ với bác sĩ ngay lập tức nếu có bất kỳ triệu chứng nào dưới đây sau khi thực hiện ERCP:
- Sốt hoặc ớn lạnh
- Đau bụng dữ dội
- Nôn ói
- Khó nuốt
- Cảm giác ‘lạo xạo’ dưới da
- Chướng bụng nhiều làm cứng và đau khi sờ chạm
- Chảy máu (phân có lẫn máu tươi, nâu sẫm hay đen, hoặc nôn ra máu)
Nếu có sinh thiết trong quá trình khảo sát, bệnh nhân nên tái khám theo hướng dẫn của bác sĩ để thảo luận về kết quả.
KHOA TIÊU HÓA – GAN MẬT
Bệnh viện FV, Tầng 2, Tòa nhà F
ĐT: (028) 54 11 34 66



