Ngoại Thần kinh còn gọi là khoa phẫu thuật thần kinh, điều trị các bệnh lý liên quan đến yếu tố thần kinh ở vùng não bộ, cột sống và dây thần kinh ngoại biên bằng các phương pháp ngoại khoa.
Bác sĩ phẫu thuật thần kinh chuyên chẩn đoán và điều trị phẫu thuật các rối loạn của hệ thần kinh trung ương và ngoại biên bao gồm dị tật bẩm sinh, chấn thương, khối u, các rối loạn mạch máu, nhiễm trùng não hoặc cột sống, đột quỵ hoặc các bệnh thoái hóa cột sống.
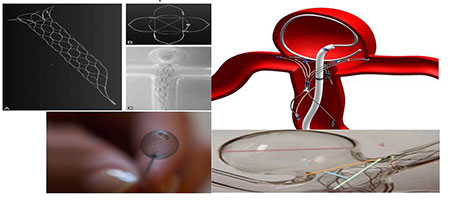
Can thiệp Nội mạch Thần kinh, còn được gọi là X-quang Can thiệp Thần kinh, là một chuyên ngành của phẫu thuật thần kinh. Bác sĩ sẽ sử dụng ống thông y tế (Catheter) và X-quang để chẩn đoán và điều trị các tình trạng và bệnh lí khác nhau của hệ thống thần kinh trung ương. Bác sĩ sử dụng các thủ thuật xâm lấn tối thiểu để thực hiện nhiều phương pháp điều trị khác nhau, dùng ống thông siêu nhỏ luồn vào vùng bẹn theo hướng dẫn của tia X, luồn qua các mạch máu dẫn vào não hoặc cột sống.
Phẫu thuật cột sống
Các chấn thương ở vùng lưng và cổ là phổ biến nhất. Trên thực tế, có 80% người sẽ bị đau lưng vào một thời điểm nào đó trong cuộc đời. Cơn đau xảy ra khi cột sống, một phức hợp cấu trúc bao gồm đốt sống, đĩa đệm, tủy sống và dây thần kinh khớp cân cơ trở nên bất thường. Lúc này, các hoạt động như quay, gập người, đứng và nâng vác trở nên khó khăn và đau đớn.
Hai bệnh thường gặp nhất là thoát vị đĩa đệm và hẹp ống sống:
- Thoát vị đĩa đệm thường được chữa khỏi bằng cách uống thuốc và hạn chế các tư thế hoạt động gây đau. Đôi khi, Vật lý Trị liệu cũng có hiệu quả. Khi các phương pháp điều trị này không hiệu quả, phẫu thuật sẽ là một lựa chọn. Khi phẫu thuật, bác sĩ sẽ loại bỏ phần đĩa đệm thoát ra làm giảm chèn ép lên dây thần kinh, loại bỏ cơn đau và khó chịu.
- Bệnh nhân bị hẹp ống sống sẽ dùng thuốc để giảm đau và giảm viêm. Tiêm steroid và vật lý trị liệu là phương pháp khá hiệu quả. Khi các phương pháp điều trị này không còn hiệu quả, phẫu thuật là một lựa chọn. Mục tiêu của phẫu thuật là giảm chèn ép trong ống sống bằng cách mở rộng ống tủy sống.
Trượt đốt sống: các phương pháp điều trị không phẫu thuật thông thường bao gồm mang nẹp lưng, tập vật lý trị liệu và dùng thuốc giảm đau. Đối với trường hợp nghiêm trọng cần thực hiện phẫu thuật làm cứng cột sống. Các bác sĩ sẽ phẫu thuật ghép xương và sử dụng đốt sống kim loại (thường là titanium). Bệnh nhân được mang một chiếc nẹp bên ngoài để hỗ trợ cột sống trong quá trình hồi phục.
Các bệnh cột sống bẩm sinh (thoát vị tủy và màng tuỷ, tuỷ sống bám thấp, xoang bì)
Thoát vị màng tuỷ là một khuyết tật bẩm sinh, bệnh nhân có một túi thoát ra ở trên lưng theo dọc cột sống. “Túi thần kinh” này bao gồm dịch tủy sống, nhưng không chứa mô thần kinh. Nó có thể được che phủ bằng da hoặc cùng với màng tuỷ (màng che phủ hệ thống thần kinh trung ương). Túi này có thể được nhìn thấy bên ngoài da. Để thực hiện phẫu thuật tại hộp sọ hoặc phần đầu cột sống, các bác sĩ có thể sử dụng phương pháp tiếp cận tối thiểu là Phẫu thuật nội soi mũi xoang – Endoscopic Endonasal Approach (EEA). Kỹ thuật xâm lấn tối thiểu tân tiến này sử dụng khoang mũi xoang như một đường vào tự nhiên để tiếp cận các khối u hoặc tổn thương khó phẫu thuật mở. Để đóng các thoát vị màng tủy ở vùng thấp, thì cần sử dụng các kĩ thuật xâm lấn cột sống nhỏ.
Bệnh nhân bị bệnh thoái hóa cột sống tiến triển, cũng như vẹo, trượt cột sống và các loại biến dạng cột sống khác, có thể cần điều trị bằng các phức hợp phẫu thuật làm cứng đốt sống phức tạp. Các phẫu thuật này sử dụng nẹp vít titan để cố định các cột sống gây ra cơn đau do viêm khớp hoặc lệch cột sống. Trong cả hai trường hợp, xương và khớp của cột sống đều di chuyển bất thường.
Mục tiêu của phẫu thuật là giảm các cơn đau liên quan đến vận động bằng cách khóa các khớp xương vào đúng vị trí, nhờ đó cố định lại các khớp xương bất thường. Khi phần được cố định lành thành xương thì phẫu thuật hàn xương mới được coi là thành công. Nẹp vít được dùng để bảo vệ cột sống khi chuyển động trong quá trình liền xương.
Phẫu thuật cột sống bằng phương pháp xâm lấn tối thiểu
So với các phẫu thuật mở, phương pháp xâm lấn tối thiểu có vết rạch nhỏ hơn, ít đau sau phẫu thuật, giảm nguy cơ nhiễm trùng và hồi phục nhanh hơn. Phẫu thuật cũng làm giảm tối thiểu nguy cơ tổn thương các mô lành xung quanh, giúp tối đa hóa hiệu quả và thời gian phẫu thuật.
Phương pháp xâm lấn tối thiểu để điều trị chứng hẹp ống sống và đĩa đệm là sử dụng các ống xuyên qua da để thực hiện toàn bộ các phẫu thuật. Các kỹ thuật xâm lấn tối thiểu để làm cứng cột sống này thường được sử dụng ở những bệnh nhân phải làm cứng đốt sống do chấn thương, hoặc thoái hoá đĩa đệm và bệnh khớp tiến triển.
Phương pháp điều trị cho các chấn thương cột sống phụ thuộc vào mức độ nghiêm trọng của tổn thương. Ví dụ, phẫu thuật khẩn cấp là cần thiết để xác định mức độ chấn thương, giảm áp lực, và làm cứng xương phục hồi các chức năng thần kinh, phục hồi vận động, giảm thiểu khuyết tật.
Gãy lún xương đốt sống do bị chèn ép
Bơm xi măng sinh học không có bóng (Vertebroplasty) và Bơm xi măng sinh học có bóng (Kyphoplasty) là các thủ thuật xâm lấn tối thiểu được sử dụng để điều trị gãy xương đốt sống nén ép. Những đốt gãy hình chêm và gây nhiều đau đớn này có thể bắt nguồn từ loãng xương và chấn thương. Nếu không được điều trị, chúng có thể dẫn đến gù lưng (kyphosis). Bằng cách phục hồi chiều cao đốt sống với bóng và xi măng sinh học được tiêm vào xương bị gãy, bệnh nhân có thể phục hồi nhanh hơn và giảm nguy cơ gãy xương trong tương lai.
Phẫu thuật não
Bệnh nhân bị chấn thương đầu có thể bị vết thương ở đầu, nứt gẫy xương sọ, đứt mạch máu trong ngoài sọ và tổn thương não. Một trong những phẫu thuật phổ biến để điều trị những tình trạng này là phẫu thuật mở hộp sọ, bao gồm cắt – mở một phần xương sọ để lấy máu tụ hoặc não dập và giảm áp lực nội sọ.
Khối u não là sự phát triển bất thường của các loại tế bào trong não có thể khá phức tạp. Các bác sĩ phẫu thuật dày dặn kinh nghiệm về chẩn đoán và điều trị sẽ đưa ra phương pháp phù hợp với bệnh sử & tình trạng bệnh của từng bệnh nhân. Kế hoạch điều trị thích hợp nhất sẽ dựa trên sự tham gia và hợp tác của bệnh nhân, gia đình, bác sĩ chuyên khoa ung thư và các bác sĩ khác tham gia vào việc chăm sóc của bạn.
U màng não là một trong những loại u não phổ biến nhất, mặc dù phần lớn đó là u lành tính, nhưng một số trường hợp vẫn có thể ác tính. Những u này có thể phát triển trong màng não, hệ thống màng bao quanh não và tủy sống của bạn.
Chúng tôi cũng điều trị các khối u có nguồn gốc từ mô não. Các dạng u bao gồm u não tế bào hình sao (astrocytoma) và u nguyên bào (glioblastoma – cả hai loại là u ở các tế bào hỗ trợ của não), u não thất (ependymomas – khối u lót sàn và tạo ra dịch não thất), u nguyên bào tuỷ (medulloblastoma – khối u của tiểu não) và u tuyến yên (pituitary tumours).
Một số khối u tuyến yên sẽ đáp ứng với thuốc và một số có đáp ứng tốt hơn khi được phẫu thuật. Kỹ thuật xâm lấn tối thiểu bằng nội soi để vào tuyến yên tránh gây mở sọ lớn ở hộp sọ (craniotomy), giảm đau, nhiễm trùng, biến chứng và thời gian nằm viện. Phối hợp chặt chẽ với khoa Tai Mũi Họng, nhiều ca phẫu thuật khối u tuyến yên có thể được thực hiện theo cách này thông qua phương pháp phẫu thuật nội soi đường mũi xoang bướm (Endonasal Transphenoidal Approach), tránh tiếp cận não bộ và giảm nguy cơ tổn thương não. Trong kỹ thuật này, các bác sĩ sẽ vào tuyến yên qua khoang mũi xoang. Kỹ thuật này làm giảm các rủi ro liên quan đến các phẫu thuật mở rộng khác.
Thông thường, điều trị phẫu thuật thần kinh có thể chữa khỏi hoặc cải thiện chức năng nội tiết tố đủ để cho phép giảm lượng thuốc bạn đang dùng, hoặc thậm chí loại bỏ nhu cầu dùng thuốc hoàn toàn.
Tình trạng này thường được diễn tả là “đầu nước”. Thuật ngữ mô tả tình trạng mà não thất (khoang chứa đầy dịch lỏng bình thường sâu trong não) chứa quá nhiều dịch hoặc trong đó dịch có áp lực cao. Não úng thuỷ thường có ở trẻ em, có thể do các tình trạng bẩm sinh gây ra, trong đó não của bé phát triển bất thường và các con đường dịch não tủy dẫn lưu khỏi não bị biến dạng, gây tích tụ dịch. Bệnh cũng có thể bị gây ra bởi các khối u não, xuất huyết nội sọ (chảy máu não) và các bệnh mắc phải.
Bệnh thường được điều trị bằng cách phẫu thuật gọi là đặt dẫn lưu não thất – ổ bụng (ventriculo-peritoneal (VP) shunt), hoạt động giống như một ống có van điều chỉnh được. Bác sĩ giải phẫu thần kinh đưa một ống thông trực tiếp vào não thất, thông qua một lỗ khoan sọ, để một đầu tận cùng của ống trong não thất bị giãn rộng.
Ống được nối với van điều khiển lưu lượng dịch ra khỏi não. Ống và van đều nằm dưới da. Một thiết bị từ được đặt trên đỉnh của van, bên ngoài da, cho phép phẫu thuật viên điều chỉnh áp lực trong van lên hoặc xuống, như mở hoặc đóng vòi, để dẫn lưu nhiều hơn hoặc ít đi lượng dịch tùy thuộc vào áp lực nội sọ.
Rối loạn mạch máu não, Phình động mạch, Đột quỵ
Chúng tôi có kinh nghiệm trong chẩn đoán và điều trị đa dạng các bệnh lý mạch máu não:
- Phình động mạch
- Dị dạng động – tĩnh mạch
- Xuất huyết dưới nhện
- Đột quỵ do tắc mạch và xuất huyết nội sọ
- Hẹp động mạch cảnh
Phình động mạch là tình trạng phồng lên của các động mạch bị suy yếu. Dị dạng động – tĩnh mạch là tình trạng giãn rộng bất thường của thành mạch máu. Cả hai tình trạng này đều gây ra nguy hiểm, mạch máu có thể bị vỡ và gây xuất huyết, có thể dẫn đến đột quỵ, tổn thương não hoặc tử vong
Chúng tôi sử dụng các kĩ thuật chẩn đoán hình ảnh tiên tiến như chụp CT mạch máu và chụp động mạch máu thông qua Cathlab giúp chẩn đoán nhanh chóng và chính xác tình trạng bệnh, tránh các rủi ro trong quá trình can thiệp nội mạch,. Phương pháp điều trị phình động mạch của chúng tôi có thể sử dụng phương pháp mổ mở (cắt) để kẹp cổ túi phình động mạch. Ngoài ra, chúng tôi còn có thể áp dụng phương pháp điều trị bằng can thiệp nội mạch không phẫu thuật (đặt coil, nút túi phình, tắc mạch máu).
Đơn vị điều trị Đột Quỵ của Bệnh viện FV: bệnh nhân bị đột quỵ thiếu máu cục bộ cấp tính có thể được điều trị trong vòng 45 phút bằng thuốc tan huyết khối.
Phẫu thuật chức năng thần kinh
Đau dây thần kinh sinh ba, Co giật cơ nửa mặt và Đau dây thần kinh thiệt – hầu
Nguyên nhân có thể gây ra các tình trạng này là mạch máu chèn ép dây thần kinh (của giác quan và vận động) gây đau thần kinh ở mặt. Các dây thần kinh mặt bị chèn ép gây co thắt, giật cơ mặt, dẫn đến vận động không kiểm soát của các cơ mặt.
Chúng tôi cung cấp các phương pháp điều trị đa dạng như: xâm lấn tối thiểu, phẫu thuật mở hộp sọ. Liệu pháp xâm lấn tối thiểu thường được ưu tiên, vì chúng ít đau, giảm biến chứng, tỷ lệ nhiễm trùng cũng như thời gian nằm viện. Một giải pháp nữa là phẫu thuật cắt rễ thần kinh (rhizotomy), dùng kim để phá hủy các phần của dây thần kinh sinh ba gây ra cơn đau.
Nếu tình trạng của bệnh nhân cần phải được phẫu thuật hở, chúng tôi sẽ thực hiện một thủ thuật nhỏ xuyên qua hộp sọ. Điều này trực tiếp làm giảm áp lực lên dây thần kinh chia ba và mặt có thể giảm đau lâu dài. Nếu mạch máu đang chèn dây thần kinh thì sẽ được loại bỏ.
Các lựa chọn điều trị đau mạn tính bao gồm sử dụng phương pháp tiêm, thiết bị cấy ghép và phẫu thuật mở. Chúng tôi phối hợp với khoa Điều trị Đau để tiêm thuốc chống viêm và phong bế ở cột sống. Đây là kỹ thuật vừa chẩn đoán vừa điều trị đau bắt nguồn từ cổ và lưng.
Ngoài ra, chúng tôi thực hiện kích thích tủy sống và kích thích não sâu để giảm các cơn đau lâu dài đã kháng trị các phương pháp khác. Chúng tôi cũng cung cấp phẫu thuật giải áp vi mạch và cắt rễ thần kinh cho bệnh đau dây thần kinh chia ba.
Một phương pháp điều trị phổ biến và hiệu quả cho nhiều bệnh nhân bị đau ở cổ và lưng là bơm hoặc cấy kích thích điện. Đây là loại điều trị thích hợp cho một số bệnh nhân tiếp tục bị đau sau khi đã trải qua các phẫu thuật cột sống trước đó. Chúng tôi có thể cấy ghép các thiết bị chuyên dụng vào cơ thể của bạn để bơm thuốc hoặc xung điện (kích thích cột sống) cho tủy sống qua các đường rạch nhỏ. Thuốc hoặc kích thích điện có thể kiểm soát tình trạng bệnh hoặc giảm đau.
Phẫu thuật dây thần kinh ngoại biên
Chúng tôi cung cấp đầy đủ các dịch vụ đánh giá, chẩn đoán và điều trị các tình trạng dây thần kinh ngoại biên, bao gồm Hội chứng ống cổ tay, Chèn ép dây thần kinh trụ hoặc thần kinh mác, tổn thương đám rối cánh tay, các khối u dây thần kinh và chấn thương dây thần kinh.
Các bệnh ảnh hưởng đến hệ dây thần kinh ngoại biên biểu hiện qua các cơn đau, rối loạn cảm giác (ngứa ran, rát, không xác định được các bộ phận cơ thể của bạn ở đâu nếu không nhìn vào chúng, đè ép, vv), các vấn đề về vận động (yếu cơ di chuyển hoặc bộ phận trên cơ thể) hoặc các bất thường ở chức năng tự động của cơ thể (đổ mồ hôi bất thường, thở, vv)
Việc xác định phương pháp điều trị thích hợp dựa trên kiểm tra thần kinh toàn diện, thể theo yêu cầu xét nghiệm bổ sung, bao gồm khảo sát điện cơ và dẫn truyền thần kinh, khảo sát chẩn đoán hình ảnh hoặc sinh thiết thần kinh.
Can thiệp Thần kinh
Đây là một thủ thuật chẩn đoán hình ảnh dùng để quan sát dòng chảy của máu bên trong bộ não.
Các tình trạng như phình động mạch não, dị dạng mạch máu, u mạch máu, đột quỵ và các triệu chứng liên quan đến đột quỵ có thể được chẩn đoán bằng phương pháp chụp mạch máu não.
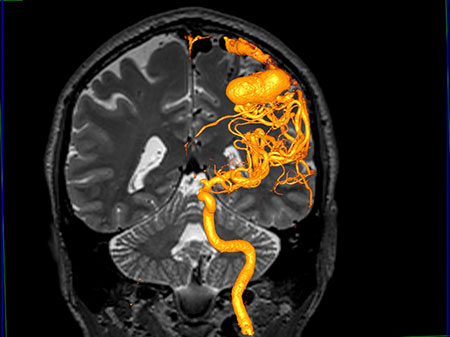
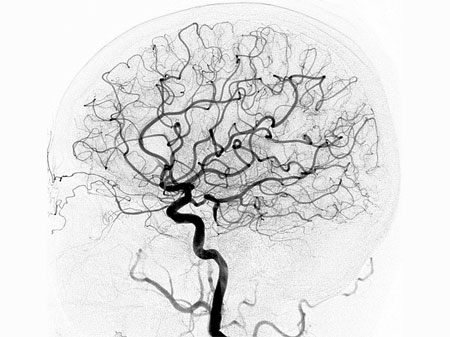
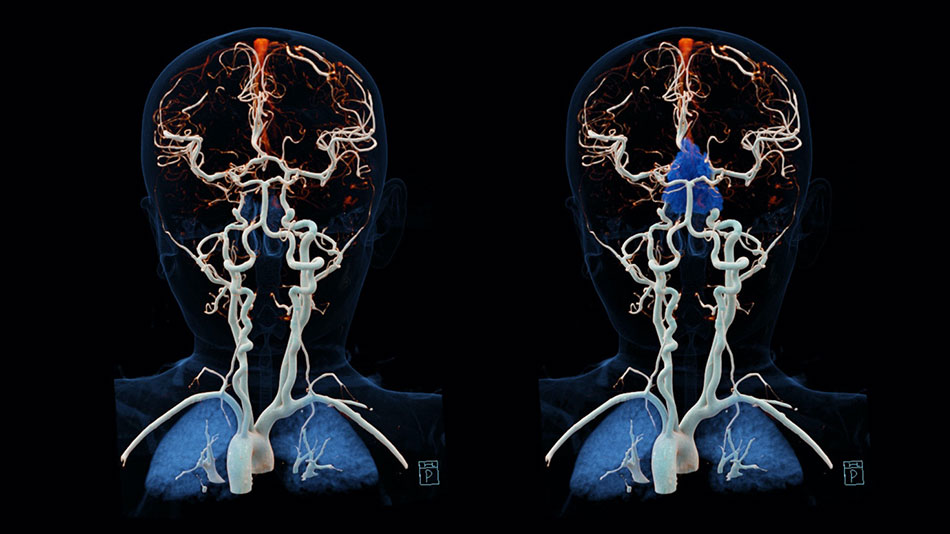
Chụp động mạch tủy sống là một thủ thuật đưa ra đánh giá cực kỳ chính xác về các mạch máu bao quanh tủy sống.
Chụp động mạch tủy sống giúp chẩn đoán các tình trạng sức khỏe liên quan đến động mạch và tĩnh mạch của tủy sống, bao gồm dị dạng mạch máu tủy sống, rò động mạch – màng cứng (DAVF) và dị dạng động – tĩnh mạch (AVM), nhưng cũng có một số loại đột quỵ tủy sống và rối loạn liên quan đến hệ thống tĩnh mạch tủy sống, như huyết khối tĩnh mạch tủy sống.
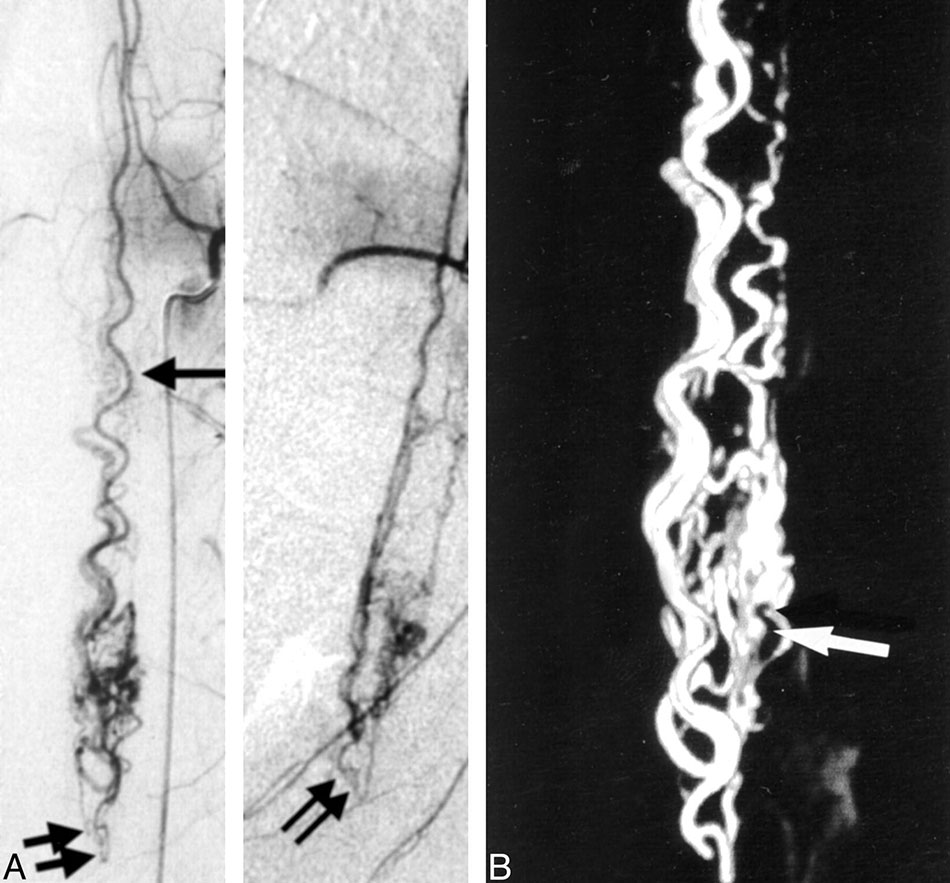
Đột quỵ là nguyên nhân gây tử vong đứng thứ hai trên thế giới và là nguyên nhân số một gây nên tàn tật. Đột quỵ có thể được gây ra do tắc nghẽn lưu thông máu trong một hoặc nhiều động mạch cung cấp cho não (đột quỵ do tắc mạch máu) hoặc khi mạch máu bị vỡ và xuất huyết chảy máu vào não (đột quỵ xuất huyết).
Các tình trạng như tiểu đường, huyết áp cao, cholesterol trong máu cao và hút thuốc có thể là nguyên nhân gây đột quỵ. Các triệu chứng của đột quỵ có thể bao gồm sự suy yếu hoặc tê liệt ở một bộ phận của cơ thể, khó khăn trong việc nhìn hoặc nói.
Khi xảy ra đột quỵ do thiếu máu cục bộ (tắc nghẽn lưu thông máu), nó có thể bắt đầu trong động mạch não hoặc cục máu đông từ tim nổi lên thành động mạch não. Khi tắc nghẽn hoàn toàn và kéo dài đủ lâu có khả năng gây chết một phần não trong trường hợp động mạch không được mở lại kịp thời.
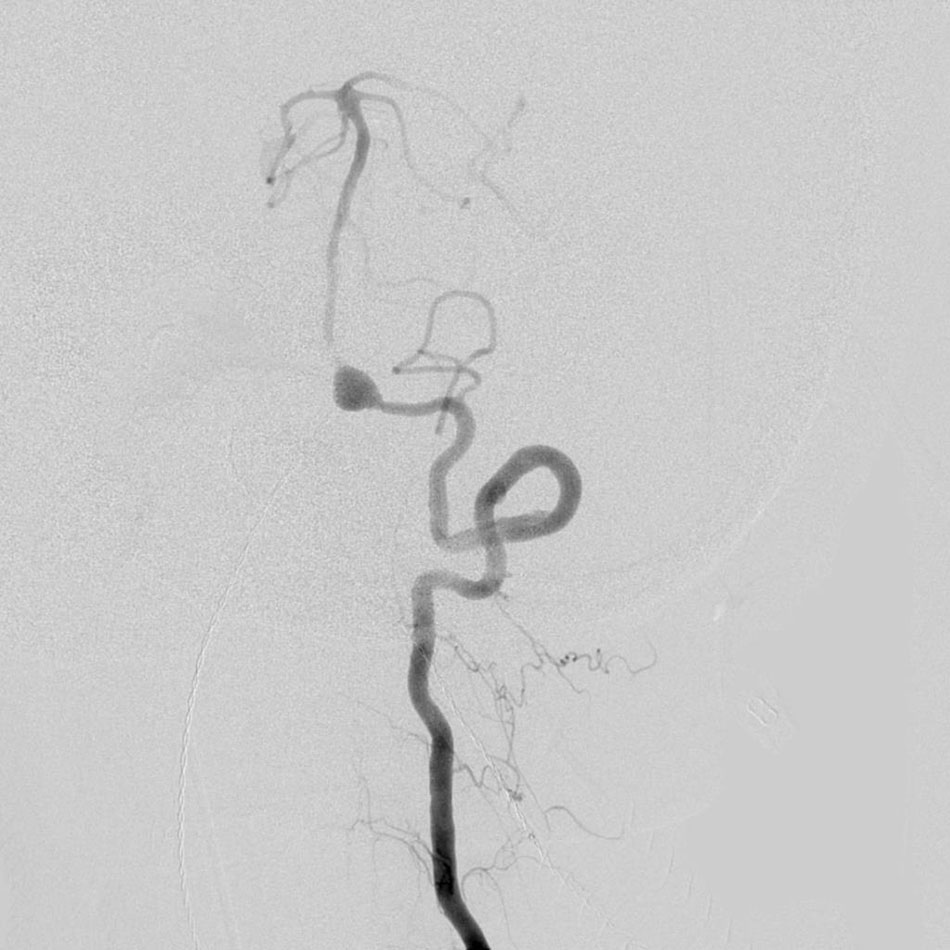
Hiện nay đã có các phương pháp điều trị để mở nơi tắc nghẽn, nhưng chúng nên được thực hiện trong vòng vài giờ kể từ khi xuất hiện triệu chứng. Dùng thuốc làm tan máu đông qua tĩnh mạch có thể điều trị một số cơn đột quỵ. Thuốc có thể mở động mạch và tăng cơ hội phục hồi cho bệnh nhân nếu được sử dụng kịp thời ngay sau khi cơn đột quỵ bắt đầu. Tuy nhiên, trong một vài trường hợp thuốc qua tĩnh mạch không có tác dụng hoặc không thể sử dụng vì các triệu chứng đã diễn ra quá lâu. Trong những tình huống này, các bác sĩ phẫu thuật thần kinh nội mạch có thể luồn ống thông vào động mạch não và sử dụng một số thiết bị chuyên dụng để lấy cục máu đông và kéo nó ra khỏi mạch máu.
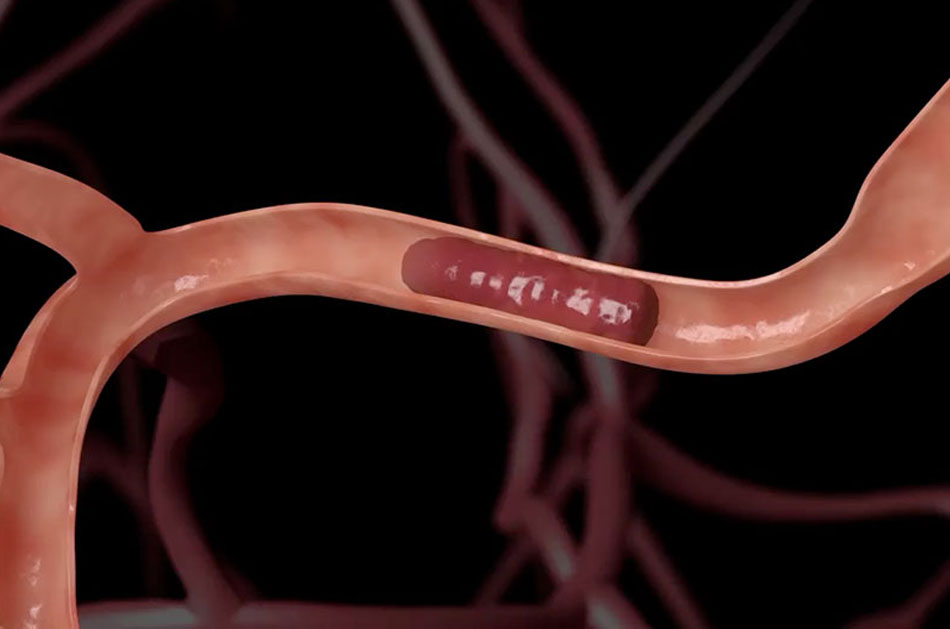
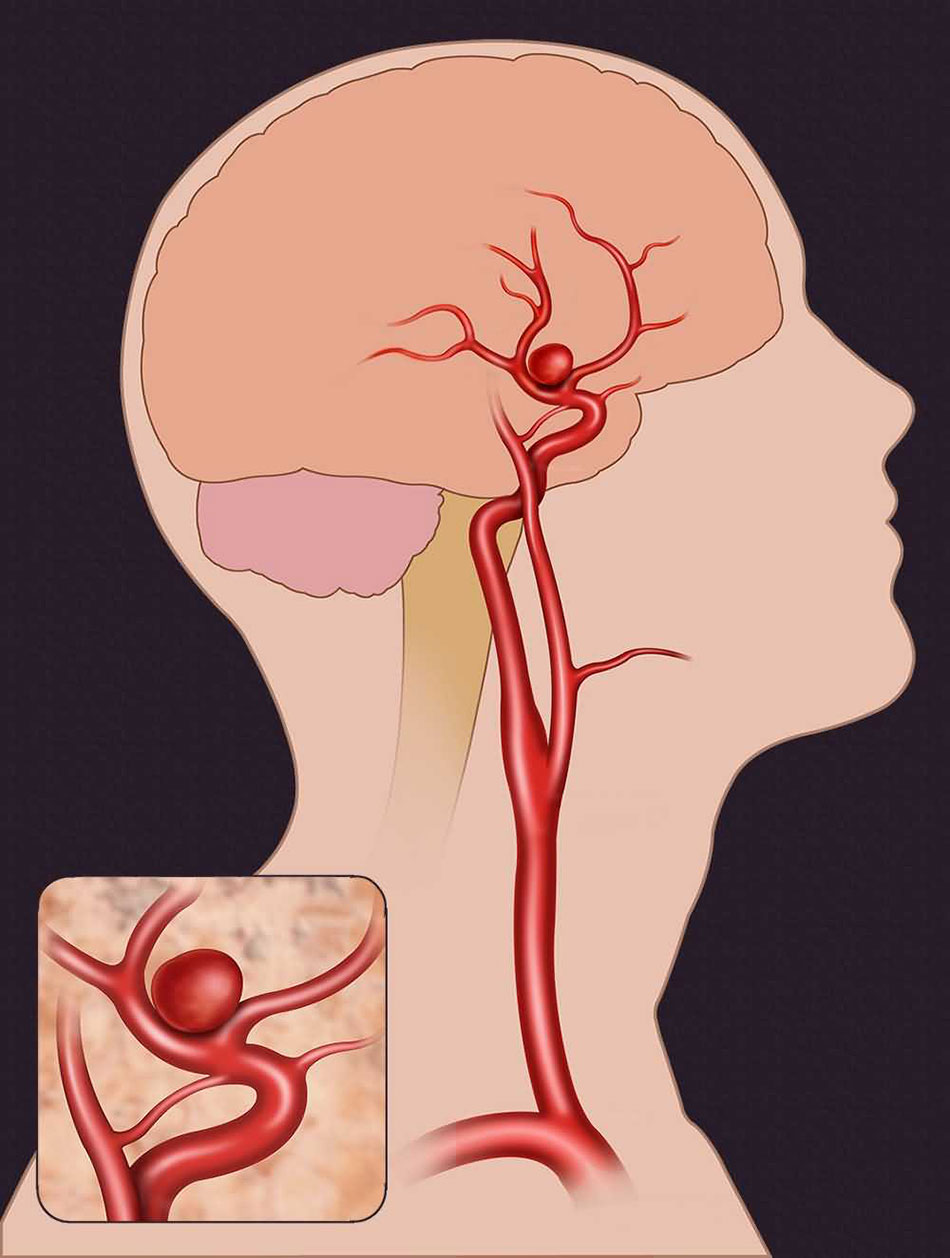
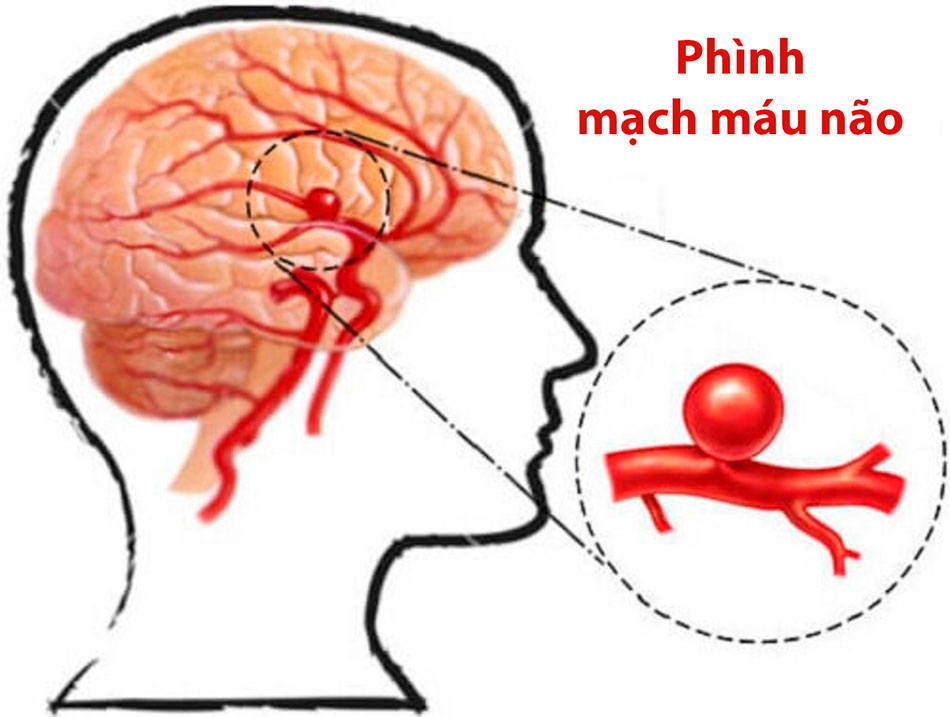
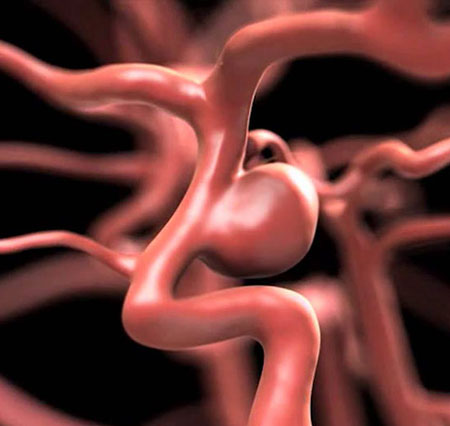
Chứng phình động mạch là hiện tượng một túi phình to xuất hiện trên động mạch, xảy ra khi có sự suy yếu trong thành động mạch và khiến bệnh nhân có nguy cơ chảy máu do vỡ túi phình động mạch. Chảy máu do phình động mạch thể hiện qua việc xuất huyết khoang dưới nhện và là nguyên nhân thường gặp của đột quỵ xuất huyết.
Chứng phình động mạch thường hình thành theo thời gian. Độ tuổi trung bình mắc chứng phình động mạch thường là 40-60 tuổi và có thể thay đổi. Chứng bệnh này có thể đi kèm với các tình trạng khác như tăng huyết áp và tiền sử hút thuốc. Khoảng 20% bệnh nhân mắc nhiều (hai hoặc nhiều) chỗ phình động mạch cùng lúc.
Nhiều bệnh nhân không có triệu chứng cho đến khi vỡ túi phình động mạch. Trong một số trường hợp, phình động mạch có thể gây đau đầu hoặc các triệu chứng thần kinh trước khi chảy máu. Một số chứng phình động mạch được tìm thấy trước khi vỡ hoặc chảy máu bằng máy chụp CT hoặc MRI. Hầu hết những người bị phình động mạch cần chụp động mạch não để chẩn đoán cuối cùng cũng như để xác định phương pháp điều trị tốt nhất.
Mục tiêu điều trị đối với phình động mạch là kẹp phình động mạch, từ đó loại trừ khả năng chảy máu. Điều này được thực hiện với một phẫu thuật để “kẹp” (clip) phình động mạch hoặc thủ thuật can thiệp nội mạch để đặt “coil” (cuộn xoắn titanium) vào phình động mạch. Kẹp túi phình động mạch được thực hiện bằng cách mở hộp sọ và đặt một “kẹp” (clip) trên động mạch.
Phương pháp điều trị nội mạch là một thủ thuật giúp ích rất nhiều cho bệnh nhân mắc các bệnh nghiêm trọng không thể thực hiện phẫu thuật. Các cuộn dây xoắn bạch kim được dẫn vào phình động mạch thông qua một ống thông, tạo ra một cục máu đông giúp đóng kín túi phình mạch máu xung quanh, ngăn ngừa nguy cơ đột quỵ xuất huyết trong tương lai.
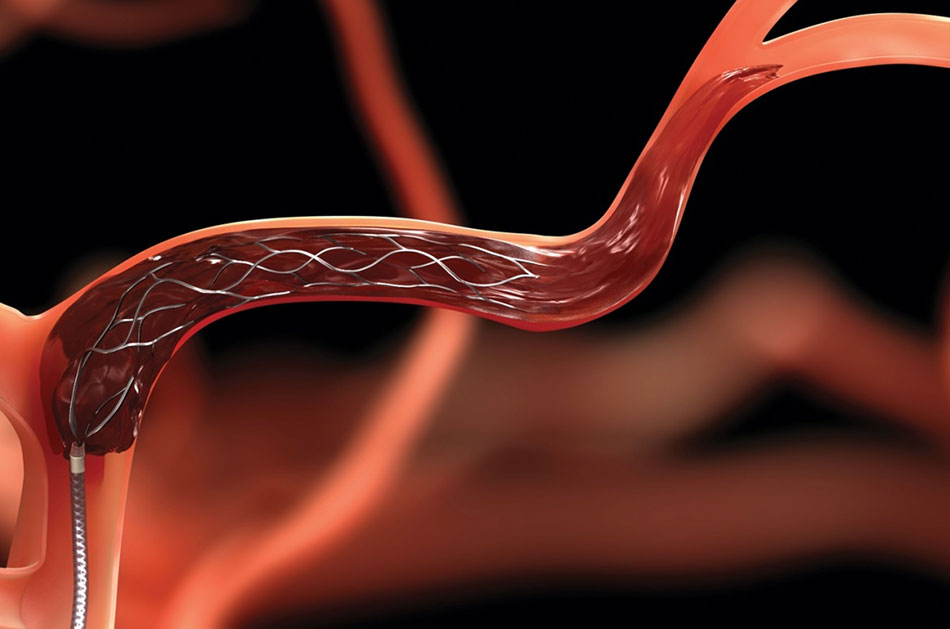
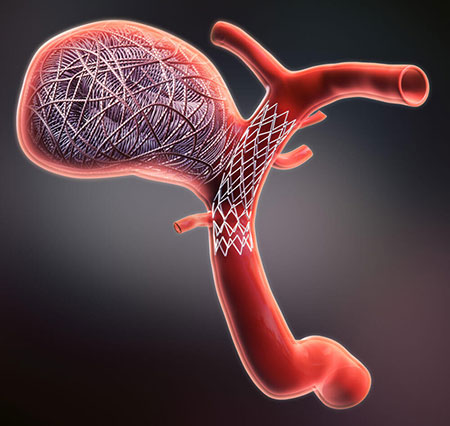
Phình động mạch với cổ hoặc lỗ rộng hơn đôi khi sẽ được điều trị bằng các thủ thuật can thiệp nội mạch như sử dụng bong bóng để giữ dây xoắn ở vị trí bên trong phình động mạch, hoặc đặt stent nhỏ hay một ống lưới nhỏ có khả năng giữ cuộn dây đúng vị trí.
Xơ vữa động mạch làm xơ cứng động mạch có thể dẫn đến hẹp hoặc tắc nghẽn động mạch. Điều này có thể xảy ra ở bất kỳ động mạch nào trong cơ thể. Các yếu tố nguy cơ bao gồm: huyết áp cao, cholesterol cao, tiểu đường, hút thuốc, béo phì và yếu tố di truyền.
Khi một bác sĩ phẫu thuật thần kinh nội mạch điều trị vấn đề này, nó thường liên quan đến các động mạch lớn đi đến não (động mạch cảnh hoặc động mạch đốt sống) hoặc các động mạch bên trong đầu (động mạch nội sọ).
Xơ vữa động mạch cảnh thường gây ra các cơn thiếu máu não thoáng qua (transient ischemic attacks – TIAs) vì lưu lượng máu có thể bị hạ thấp đến mức một phần của não tạm thời không hoạt động. Các triệu chứng điển hình có thể bao gồm suy yếu hoặc tê liệt ở một bên cơ thể, không có khả năng nói hoặc hiểu lời nói, và thay đổi thị lực. TIA xảy ra khi lưu lượng máu chỉ giảm trong một thời gian ngắn, nhưng nếu sự gián đoạn đủ dài thì sẽ xảy ra đột quỵ.
Điều trị bằng thuốc được khuyến khích trong trường hợp chứng hẹp không nghiêm trọng, trong trường hợp nghiêm trọng hơn, nên áp dụng phẫu thuật hoặc điều trị nội mạch. Phẫu thuật bao gồm việc mở động mạch và loại bỏ các mảng xơ vữa động mạch đang bị thu hẹp.
Điều trị nội mạch liên quan đến việc sử dụng bóng hoặc đặt stent để mở thành động mạch từ bên trong. Trong động mạch cảnh, một stent thường được đặt để mở khu vực hẹp. Đầu tiên, bác sĩ đặt một thiết bị giống như chiếc ô vượt ra ngoài đoạn hẹp nhắm bắt lấy bất kỳ mảnh vụn nào trôi ra khi đặt stent. Một khi stent đã được định vị, chiếc ô được đóng lại và lấy ra khỏi động mạch.
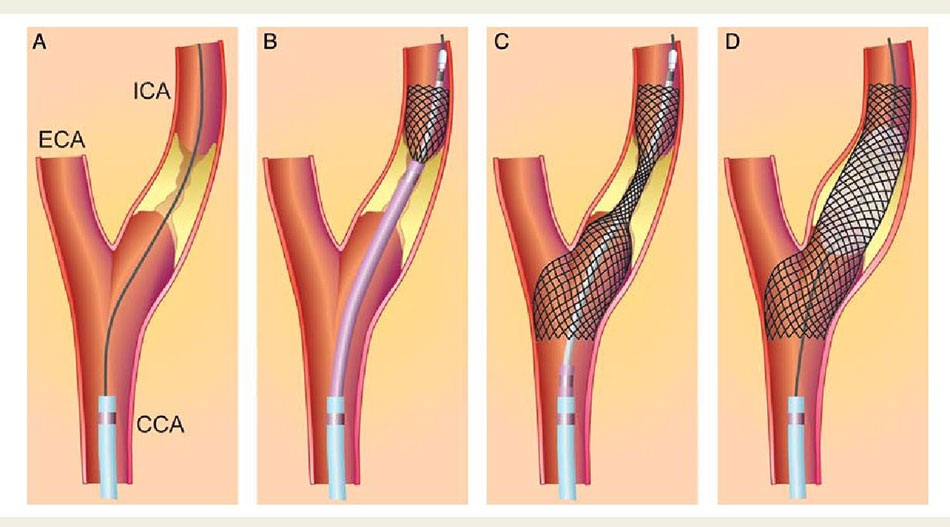
Bóc tách động mạch cảnh và động mạch đốt sống
Có bốn động mạch chính cung cấp máu lên não. Hai động mạch cảnh và hai động mạch đốt sống. Chúng ta có thể sờ được động mạch cảnh ở mỗi bên cổ dưới, ngay dưới góc hàm. Các động mạch đốt sống nằm ở phía sau cổ gần cột sống và không thể cảm nhận được khi khám thực thể.
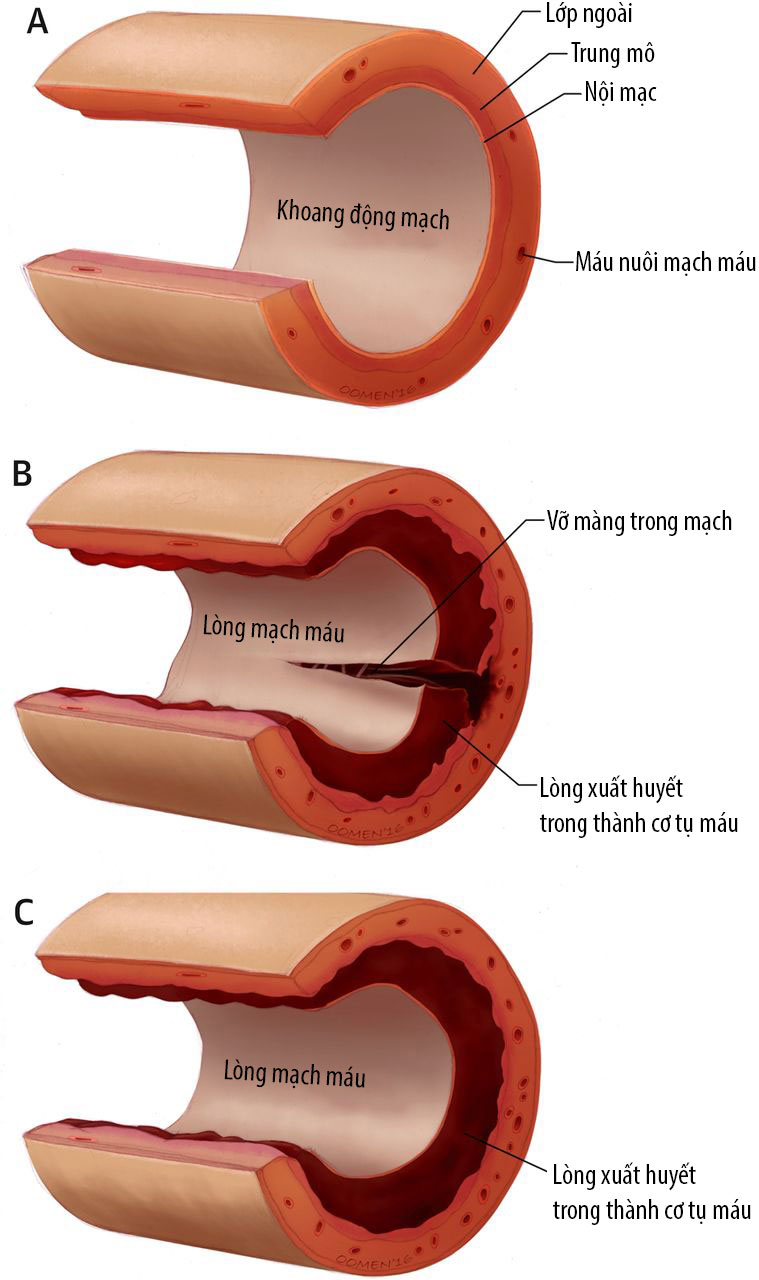
Thành động mạch được tạo thành từ ba lớp mô khác nhau, mỗi lớp có một chức năng cụ thể. Bóc tách xảy ra khi bị rách trên thành động mạch khiến máu rò rỉ giữa các lớp và tách chúng ra.
Đôi khi đột quỵ là dấu hiệu đầu tiên của bóc tách động mạch cổ và điều trị khẩn cấp là bắt buộc. Thông thường, các triệu chứng tiến triển trong một vài giờ hoặc vài ngày, ngay cả ở những bệnh nhân bị chấn thương. Các triệu chứng thường chung chung không cụ thể và bao gồm đau đầu, đau cổ và mặt (đặc biệt là đau quanh mắt), rối loạn thị lực như song thị hoặc sụp mí, tiếng đập “rít rít” ở một bên tai, được gọi là ù tai dạng nhịp đập, hoặc triệu chứng suy giảm đột ngột vị giác và/ hoặc suy yếu ở một bên của cơ thể.
Đột quỵ có thể phát triển trong nhiều giờ, nhiều ngày hoặc thậm chí một tuần sau khi các triệu chứng này bắt đầu. Đây là nguy cơ nghiêm trọng nhất của bóc tách động mạch cổ.
Phẫu thuật tạo hình mạch máu (sửa chữa phần bị bóc tách của động mạch bằng cách bơm phồng một quả bóng đặc biệt) hoặc đặt stent (một thiết bị giống như lưới giữ động mạch mở) là hai thủ thuật nội mạch được sử dụng để điều trị bóc tách động mạch cổ. Chúng thường được sử dụng kết hợp để điều trị có hiệu quả lâu dài nhất.
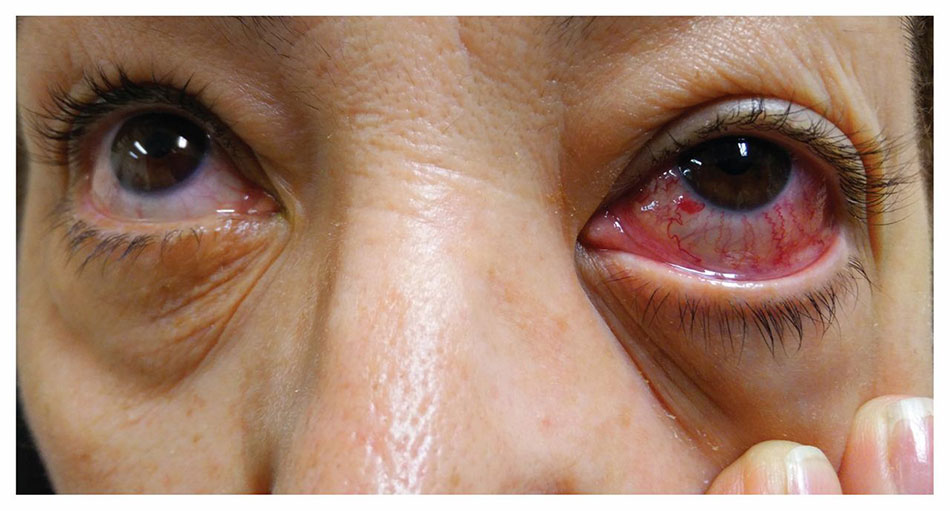
Rò động mạch cảnh xoang hang là một loại lỗ rò màng cứng cụ thể liên quan đến động mạch cảnh (hoặc các nhánh của nó) và một tĩnh mạch lớn (xoang hang) phía sau mắt. Những lỗ rò này có thể xảy ra do chấn thương, nếu có phình động mạch cảnh bị vỡ và gây ra sự giao tiếp, hoặc chúng có thể xảy ra một cách tự nhiên mà không có lý do xác định.
Các triệu chứng có thể bao gồm đau mắt, sưng và đỏ mắt, song thị hoặc mất thị lực nếu không được điều trị. Những lỗ rò này thường được điều trị bằng phương pháp nội mạch, đặt ống thông vào động mạch hoặc tĩnh mạch và sử dụng vật liệu để chặn kết nối giữa động mạch và tĩnh mạch. Vật liệu này có thể bao gồm bóng, dây xoắn và keo lỏng.
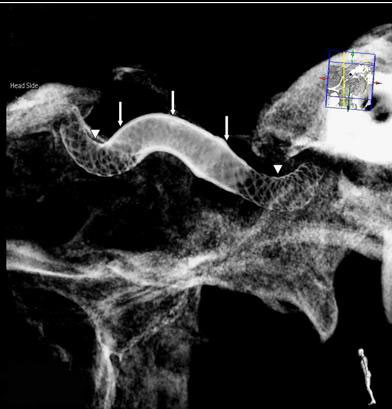
Dị dạng động – tĩnh mạch là tập hợp bất thường của các mạch máu, trong đó có tình trạng động mạch kết nối trực tiếp với các tĩnh mạch. Thông thường máu lưu thông trong động mạch dưới áp lực cao để cung cấp cho tất cả các cơ quan của cơ thể bao gồm cả não. Từ động mạch, máu đi qua các mao mạch có thành mỏng để cung cấp oxy và chất dinh dưỡng cho mô não và sau đó đi vào tĩnh mạch dưới áp suất thấp để được đưa trở lại tim và phổi.
Khi bị AVM, máu lưu thông từ động mạch trực tiếp đến tĩnh mạch mà không thông qua mạng lưới mao mạch. Khi đó, các mạch máu AVM có sự gia tăng lưu lượng và huyết áp. Qua thời gian sẽ khiến chúng giãn ra và trở nên mỏng, dễ vỡ và dễ chảy máu.
AVM có thể gây đau đầu, suy yếu, tê liệt, các vấn đề về thị giác hoặc co giật. Trước tiên, bệnh nhân thường xuất hiện các triệu chứng khi có chảy máu hoặc vỡ từ một trong các mạch máu tạo nên AVM.
AVM thường được chẩn đoán bằng cách chụp CT hoặc MRI. Bệnh nhân cần chụp động mạch để xác định đầy đủ giải phẫu AVM và đưa ra quyết định điều trị.
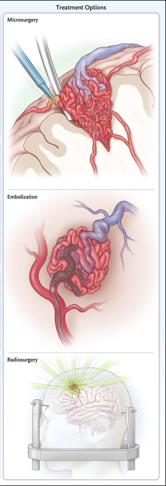
AVM có thể được điều trị bằng ba phương pháp khác nhau như thuyên tắc, phẫu thuật và xạ trị.
Phương pháp điều trị AVM nội mạch hiện có sẵn tại Bệnh viện FV. Một phương thức điều trị sáng tạo bằng cách sử dụng một chất “siêu keo” (super glue) được thông qua một ống thông nhỏ để giảm kích thước của AVM và tạo điều kiện tiếp tục điều trị bằng vi phẫu hoặc xạ trị. Trong một số trường hợp, có thể ngăn chặn và chữa khỏi hoàn toàn AVM chỉ bằng điều trị nội mạch.
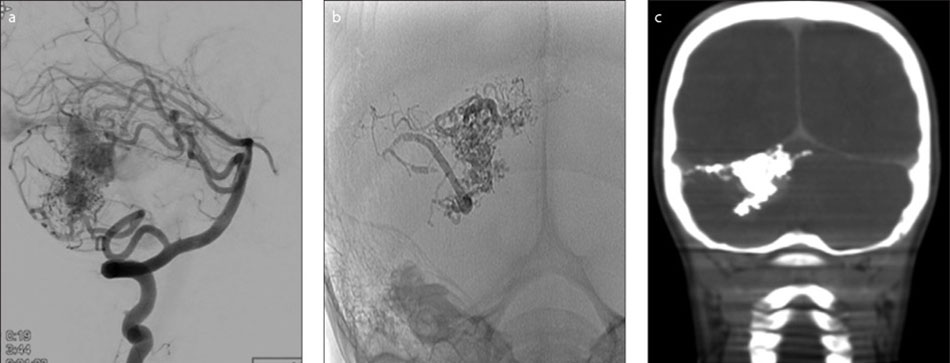
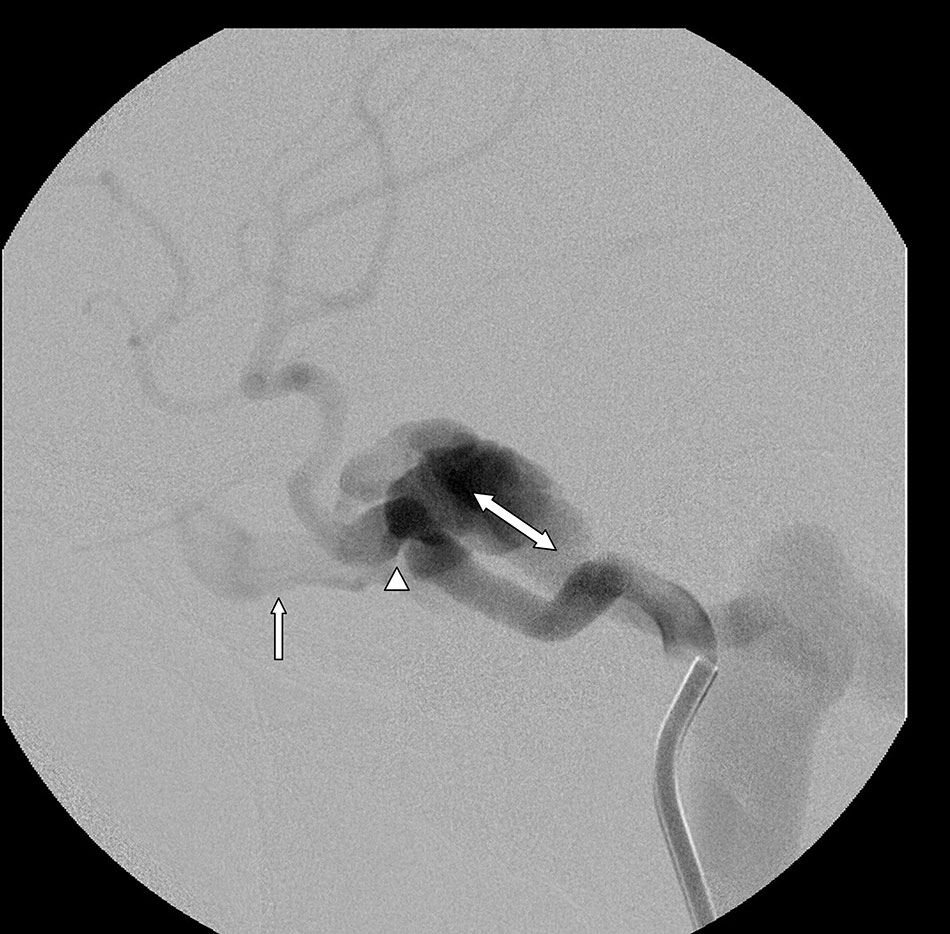
Rò động – tĩnh mạch màng cứng (DAVF) là tình trạng liên kết bất thường giữa các động mạch và tĩnh mạch ở màng che phủ não. Lớp phủ này được gọi là màng cứng (dura). Tình trạng này liên kết trực tiếp động mạch và tĩnh mạch mà không có bất kỳ mạch nào ở giữa.
Những lỗ rò hoặc các liên kết bất thường thường phát triển theo thời gian và có thể xảy ra sau chấn thương, nhiễm trùng hoặc huyết khối (đóng cục) của tĩnh mạch trong dura. Lỗ rò có thể gây ra tiếng ồn bất thường trong đầu do lưu lượng máu cao. Chúng cũng có thể gây đau đầu hoặc dẫn đến xuất huyết máu não.
Phương pháp điều trị tương tự như điều trị cho AVM và có thể bao gồm thuyên tắc, phẫu thuật và trong một số trường hợp là xạ trị. Thuyên tắc thường được sử dụng như phương pháp chính để điều trị chứng bệnh này bằng cách đưa một ống thông nhỏ trực tiếp vào AVF. Vật liệu thuyên tắc sau đó được tiêm vào mạch máu, làm cho ống thông dưới dạng lỏng và đông cứng trong mạch máu của AVF để chặn chúng lại. Đôi khi các dây xoắn cũng được sử dụng để tắc AVF.
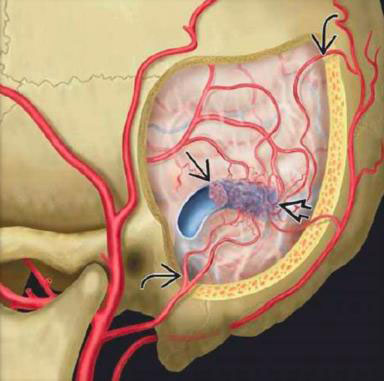
Cột sống được tạo thành từ ba mươi mốt xương riêng rẽ gọi là đốt sống. Khi trở nên suy yếu hoặc do bệnh hoặc thứ phát do thuốc, chúng đều có thể bị vỡ hoặc gãy. Điều này được gọi là gãy xương vì nén ép. Đôi khi một khối u phát triển, làm suy yếu xương và có khả năng gây ra gãy xương vì nén ép.
Do đốt sống di chuyển nên bệnh nhân có thể bị đau dữ dội khi cử động hoặc do chèn ép dây thần kinh. Trước đây, phương pháp điều trị duy nhất của chứng bệnh này là nghỉ ngơi tại giường, dùng thuốc giảm đau gây nghiện và trong một số trường hợp sẽ sử dụng nẹp lưng.
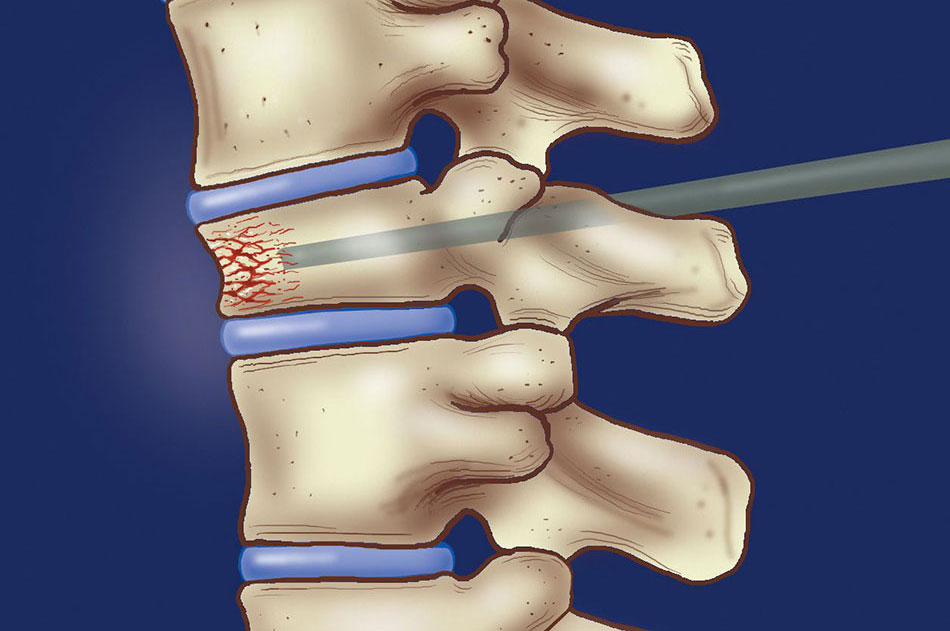
Hiện nay, các bác sĩ phẫu thuật thần kinh nội mạch có thể thực hiện thủ thuật tạo hình thân đốt sống qua da, được thực hiện theo hướng dẫn qua hình ảnh X quang, vì vậy có thể theo dõi chặt chẽ quá trình đặt kim an toàn. Bác sĩ phẫu thuật thần kinh sẽ luồn một cây kim nhỏ trực tiếp vào thân đốt sống bị đè ép. Khi vị trí kim được xác định, Polymethylmethacrylate – một loại xi măng xương, được tiêm vào làm cứng xương từ bên trong.
Thủ thuật này rất hiệu quả trong việc giảm đau, giảm sử dụng thuốc và tăng khả năng vận động của bệnh nhân, đồng thời cũng rất an toàn.
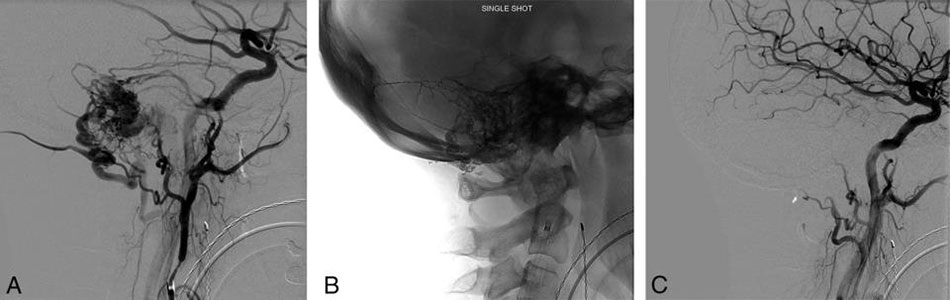
Theo bác sĩ phẫu thuật thần kinh nội mạch, các khối u mạch máu có thể ở bên trong hộp sọ (nội sọ) hoặc bên ngoài, ở vùng đầu và cổ (ngoài sọ) hoặc trong cột sống.
Thủ thuật thuyên tắc nội mạch của khối u mạch máu thường được thực hiện trước phẫu thuật. Mục tiêu của thủ thuật này là để giảm lượng máu mất đi tại thời điểm phẫu thuật, loại bỏ khối u dễ dàng và hoàn thiện hơn.
Các loại khối u có thể đáp ứng thuận lợi cho kỹ thuật này bao gồm:
- U mạch máu
- U màng não
- U nguyên bào mạch máu não
- U cận hạch
- U xương ác tính
- U xơ vòm mũi họng
- U tế bào Schwann
Việc thuyên tắc được thực hiện bằng cách đặt ống thông trực tiếp vào nguồn cung cấp máu của khối u. Vật liệu thuyên tắc được tiêm qua ống thông để đóng các mạch máu cung cấp khối u. Vật liệu này có thể bao gồm các hạt như cồn polyvinyl để lại trong ống thông dưới dạng chất lỏng và đông cứng trong mạch máu.
Dị dạng tĩnh mạch Galen là sự thông nối bẩm sinh giữa động mạch và tĩnh mạch. Trong trường hợp này, sự thông nối đặc biệt xảy ra giữa một tập hợp các động mạch sâu trong não gọi là động mạch màng đệm và tĩnh mạch giữa sâu, tĩnh mạch Galen.
Thông thường các triệu chứng của dị tật tĩnh mạch Galen sẽ xuất hiện ở trẻ sơ sinh hoặc những năm đầu đời. Ở trẻ sơ sinh, những triệu chứng này có thể bao gồm suy tim sung huyết. Các triệu chứng có thể xảy ra những năm sau đó và đứa trẻ có thể biểu hiện đầu to (macrocrania) hoặc chậm phát triển nhận thức thần kinh.
Nhìn chung, việc điều trị chứng bệnh này phụ thuộc vào kích thước của dị tật tĩnh mạch Galen và các triệu chứng mà bệnh nhân gặp phải. Trong đó thường là điều trị nội mạch, thường liên quan đến thuyên tắc bằng vật liệu thuyên tắc lỏng (keo) hoặc cuộn bạch kim để giúp ngăn chặn các giao tiếp bất thường giữa động mạch và tĩnh mạch.
Chẩn đoán hình ảnh
Máy chụp CT
- FV trang bị máy chụp CT Somatom Definition Drive của hãng Siemens với hiệu suất cao và công nghệ Dual Source giúp tăng độ chính xác.
- Chụp CT não có thể được thực hiện để đánh giá tình trạng não, các khối u và tổn thương khác như chấn thương, chảy máu nội sọ, dị tật cấu trúc như tràn dịch não, nhiễm trùng, các rối loạn chức năng não hoặc các tình trạng khác, nhất là khi một loại chẩn đoán khác như X-quang hoặc khám sức khỏe thể chất không thể đưa ra kết luận chính xác.
- Chụp CT não cũng có thể được sử dụng để đánh giá tác động của việc điều trị lên các khối u não và phát hiện cục máu đông trong não có thể gây ra đột quỵ. Một cách sử dụng khác là hướng dẫn phẫu thuật não hoặc sinh thiết mô não.
- Việc chụp CT có thể để đánh giá cột sống trong khi chẩn đoán bệnh thoát vị đĩa đệm, khối u và tổn thương khác, mức độ thương tích, chấn thương cấu trúc như nứt đốt sống (một loại khuyết tật bẩm sinh cột sống), dị dạng mạch máu, hoặc các tình trạng khác, nhất là khi một loại chẩn đoán hình ảnh khác như chụp X-Quang hoặc khám sức khỏe thể chất không thể đưa ra kết luận chính xác. Chụp CT cột sống cũng có thể được sử dụng để đánh giá ảnh hưởng của việc điều trị cột sống như phẫu thuật hoặc liệu pháp khác.
MRI
- Bệnh viện FV được trang bị thiết bị Optima MR360 1.5Tesla từ hãng GE.
- MRI là một kỹ thuật chẩn đoán hình ảnh ba chiều cấu trúc cơ thể, sử dụng từ trường và công nghệ máy tính. Các hình ảnh có được từ nồng độ nước của các mô khác nhau. MRI là một công cụ quan trọng trong việc lập kế hoạch cho phẫu thuật, xạ trị, điều trị đột quỵ hoặc các can thiệp khác cho các chứng loạn não và cột sống.
- MRI có thể được sử dụng cho một trong các mục đích chẩn đoán sau:
- Phát hiện các khối u não và u tủy sống
- Chẩn đoán rối loạn hệ thần kinh như bệnh đa xơ cứng
- Xác định các bệnh về mạch máu bao gồm đột quỵ
- Chẩn đoán bệnh tuyến yên
- Phát hiện hẹp cột sống và thoát vị đĩa đệm
Phòng Can thiệp Nội mạch (Cath-lab) Bệnh viện FV
- Trang bị thiết bị Allura Xper FD20 của hãng Philips
- Phòng Can thiệp Nội mạch cho phép khảo sát thần kinh học như chụp động mạch não và điều trị chuyên khoa như nong động mạch cảnh/ đặt stent động mạch cảnh
Phòng mổ
- Kính hiển vi Carl Zeiss
- Khung cố định đầu Mayfield
- Bộ dụng cụ phẫu thuật thần kinh
- Hệ thống C-arm trong phòng mổ
- Thiết bị phẫu thuật bằng sóng siêu âm Sonopet Ultrasonic Aspirator của hãng Stryker, dùng cho vi phẫu loại bỏ khối u não.
Bs. Trần Lương Anh
Chuyên khoa: Phẫu thuật Thần kinh và Phẫu thuật Cột sống
Ngôn ngữ: Tiếng Việt, Tiếng Anh, Tiếng Pháp
Lĩnh vực lâm sàng chuyên sâu:
- Phẫu thuật Cột sống
- Chấn thương đầu
- Xuất huyết nội sọ
- Đột quỵ
- U não
- Phẫu thuật mạch máu não
Bs. Nguyễn Công
Chuyên khoa: Phẫu thuật Thần kinh & Phẫu thuật Cột sống
Ngôn ngữ: Tiếng Việt, Tiếng Anh
Lĩnh vực lâm sàng chuyên sâu:
- Vẹo cột sống
- Phẫu thuật cột sống xâm lấn tối thiểu
- Bệnh thoái hóa cột sống
- U tủy sống
Bs. Hồ Lâm Thanh Hoàng
Chuyên khoa: Khoa Phẫu thuật Thần kinh & Cột sống
Ngôn ngữ: Tiếng Việt, Tiếng Anh
Lĩnh vực lâm sàng chuyên sâu:
- Bệnh lý về u não
- Giãn não thất
- Bệnh lý mạch máu não