Mục lục
Chú P.Đ.T. (65 tuổi, Tp.HCM) phát hiện mình mắc COVID-19 và tự điều trị tại nhà trong 6 ngày. Ban đầu các triệu chứng chỉ diễn ra bình thường, không có gì đặc biệt ngoài nhịp thở của chú khá cao. Gia đình tiếp tục theo dõi và áp dụng các biện pháp điều trị tại nhà, theo hướng dẫn tại địa phương. Tuy nhiên sang ngày thứ 7 thì tình trạng của chú T. đã xuất hiện nhiều dấu hiệu nguy kịch.
Điều trị đúng và kịp thời giúp giảm nguy cơ tử vong do COVID-19
Trước khi nhập viện, chú T. được cho thở oxy loại 10 lít/phút tại nhà, tuy nhiên gia đình vẫn thấy chú liên tục thở gấp, tiếng thở nặng nề nên quyết định đưa chú đến bệnh viện. Khi được tiếp nhận tại Khoa Cấp cứu Bệnh viện FV, chỉ số Sp02 giảm còn 88%, điều này có thể lý giải nguyên nhân chú T. dù không cảm thấy mệt hay khó thở nhiều, nhưng nhịp thở lại tăng cao. Nhiều bệnh nhân COVID-19 tại Việt Nam đã gặp phải tình trạng “thiếu oxy thầm lặng” như trên, trong đó nhiều trường hợp chuyển sang nguy kịch và không thể qua khỏi.
Nhận thấy tình trạng trên, các bác sĩ tại FV đã tăng liều oxy lên 15 lít / phút, để giữ cho nhịp thở của bệnh nhân ổn định. Bên cạnh đó gia đình còn cho biết trong thời gian điều trị tại nhà, bệnh nhân đi vệ sinh toàn thải ra phân đen. Tiếp nhận và điều trị trực tiếp ca bệnh này, bác sĩ Nguyễn Nam Bình (Bác sĩ điều trị tại Khoa Điều trị Đau và khoa Điều trị COVID-19 – Bệnh viện FV) cho biết: “Bệnh nhân có dấu hiệu xuất huyết đường tiêu hóa. Tình trạng này có thể do ông dùng thuốc kháng viêm, kháng đông khi điều trị tại nhà, cũng có thể do căng thẳng hoặc có tiền sử bệnh dạ dày chưa điều trị”. Điều này đặt ra một vấn đề khó khăn, khi thuốc sử dụng trong điều trị COVID-19 hiện nay chủ yếu là nhóm thuốc kháng viêm, kháng đông và kháng virus. Trong đó, nhóm kháng viêm và kháng đông có thể làm tình trạng xuất huyết của bệnh nhân nghiêm trọng hơn.
Ngoài ra, chú T. thuộc nhóm bệnh nhân cao tuổi, mắc nhiều bệnh nền như tiểu đường type 2, cao huyết áp, tiền sử tai biến mạch máu não 2 lần và hiện đang mắc chứng viêm phổi nặng do SARS-COV-2 gây ra. Do đó, các bác sĩ nhận định đây là một trường hợp mắc COVID-19 nặng và đã chuyển bệnh nhân lên khu vực chuyên khoa điều trị.
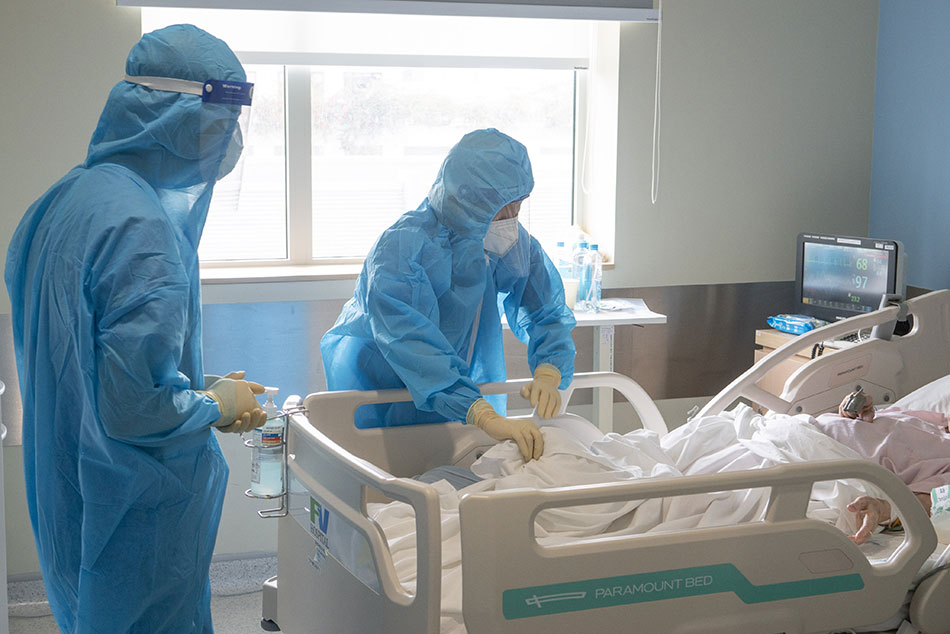
Các bác sĩ đang thăm khám cho một ca bệnh tại khoa Điều trị COVID-19
Sau khi tiến hành hội chẩn, một liệu trình nhằm kiểm soát xuất huyết dạ dày song song với điều trị COVID-19 đã được đề ra cho bệnh nhân. Bên cạnh duy trì điều trị bằng các thuốc kháng viêm, kháng đông, kháng virus theo các hướng dẫn quốc tế, các bác sĩ đã chỉ định thuốc ức chế bơm proton (PPI) liều cao để bảo vệ dạ dày cho bệnh nhân. Thêm vào đó, cứ mỗi 24 giờ bệnh nhân sẽ được thử công thức máu để đánh giá tình trạng xuất huyết. Tuy nhiên trong ngày đầu sau nhập viện, nhịp thở và độ bão hòa oxy trong máu của chú T. vẫn chưa ở mức an toàn dù đã được thở với mặt nạ có túi (15 lít / phút). Các bác sĩ nhanh chóng quyết định cho chú chuyển sang thở oxy dòng cao HFNC (60 lít / phút).
Đồng hành cùng người bệnh và thân nhân trong suốt hành trình
Sau 3 ngày điều trị, chú T. đáp ứng tốt với phác đồ điều trị, cũng như máy oxy dòng cao HFNC. Đồng thời việc chăm sóc liên tục và thường xuyên thay đổi tư thế nằm cho bệnh nhân đã mang lại những kết quả khả quan, tình trạng xuất huyết đường tiêu hóa giảm, sức khỏe có dấu hiệu hồi phục. Mặc dù vậy, các bác sĩ cũng luôn cân nhắc đến phương án đặt nội khí quản nếu tình hình xấu đi.
Bên cạnh việc điều trị, việc hỗ trợ dinh dưỡng, vật lý trị liệu và đặc biệt là hỗ trợ tâm lý cho bệnh nhân COVID-19 rất quan trọng. Bác sĩ Nam Bình chia sẻ: “Ở đây chúng tôi có điều kiện để theo sát bệnh nhân, đánh giá tình trạng liên tục và hội chẩn đưa ra phương án nhanh. Đôi lúc chỉ cần một quyết định đúng và kịp thời đã có thể cải thiện tình trạng bệnh nhân rất nhiều”. Nhờ việc theo dõi chặt chẽ, liên tục động viên và đưa ra những điều chỉnh kịp thời của các bác sĩ, chú T. hồi phục cũng hết sức ngoạn mục. Chỉ trong 2 ngày tiếp theo, chỉ số SpO2 của bệnh nhân đã về mức bình thường, nhịp thở cũng trở về ổn định. Các bác sĩ cũng lên kế hoạch giúp chú cai dần oxy, để tránh tình trạng lệ thuộc máy thở.
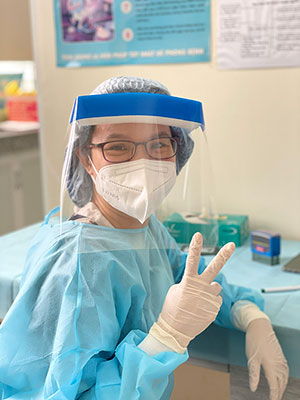
Bác sĩ Nguyễn Nam Bình (Khoa Điều trị Đau và khoa Điều trị COVID-19 – Bệnh viện FV) chia sẻ: “Đôi lúc chỉ cần một quyết định đúng và kịp thời đã có thể cải thiện tình trạng bệnh nhân rất nhiều”
Anh P.T.Đ. – con trai chú T. – cho biết, khi người nhà đi điều trị COVID-19 cũng như mọi người, anh rất lo lắng vì không biết tình hình điều trị ra sao. Nhưng các bác sĩ ở FV đều gọi thông báo tình trạng của chú T. mỗi ngày, đồng thời nhân viên điều dưỡng cũng giúp anh nói chuyện, hỏi thăm bố qua cuộc gọi hình ảnh (video call) để có thể động viên chú T. “Tôi biết nhân viên y tế rất bận rộn trong dịch bệnh, nhưng cách các bác sĩ, điều dưỡng luôn dành thời gian để trao đổi ân cần với ba và gia đình, cùng với những cuộc gọi điện video call từ bệnh viện giúp tôi được nhìn thấy ba và nói chuyện với ba hàng ngày thật sự làm tôi cảm thấy vô cùng vững tâm” – anh T.Đ. chia sẻ thêm.
Một điểm đáng chú ý khác là sau khi tình trạng sức khỏe của chú T. được cải thiện, bệnh nhân xuất hiện một số biểu hiện tương tự hội chứng “sương mù não”, một tình trạng được CDC Hoa Kỳ xác nhận là có liên quan đến vấn đề “hậu COVID-19”. Hội chứng này gây ra tình trạng hay quên, mất khả năng tập trung, giảm phân tích, hay đối với chú T. là biểu hiện mất cảm xúc, trống rỗng.
Ngoài ra, nhiều bệnh lý về tim mạch, tiêu hóa, rối loạn thần kinh… cũng được phát hiện trên nhiều bệnh nhân sau khi khỏi SARS-COV-2. Do đó các bác sĩ tại Khoa Điều trị COVID-19 thuộc Bệnh viện FV khuyên các bệnh nhân vẫn nên thường xuyên tái khám và theo dõi các dấu hiệu bệnh, ngay sau khi điều trị COVID-19 thành công.

Sau khoảng 2 tuần về nhà, với sự chăm sóc của gia đình, động viên của bác sĩ, tình trạng của chú P.Đ.T. đã ổn định và trở lại cuộc sống bình thường.
Sau khi chú T. xuất viện, bác sĩ Nam Bình vẫn giữ liên lạc để theo dõi và hỗ trợ điều trị từ xa, nhằm đảm bảo các di chứng do COVID-19 gây ra không tác động đến chất lượng cuộc sống của bệnh nhân. Anh P.T.Đ. – con trai chú T. – cho biết, sau khoảng 2 tuần về nhà, với sự chăm sóc của gia đình, động viên của bác sĩ, tình trạng của chú đã ổn định và trở lại cuộc sống bình thường.



